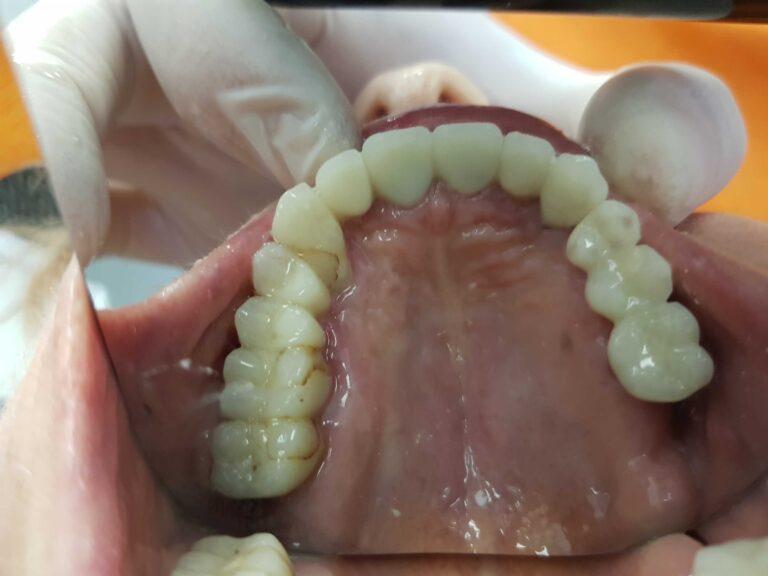
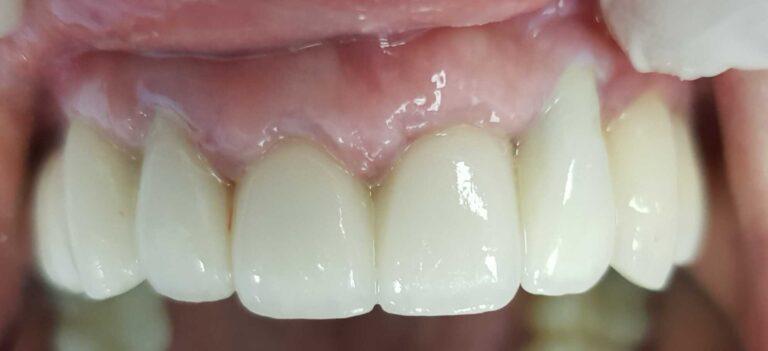
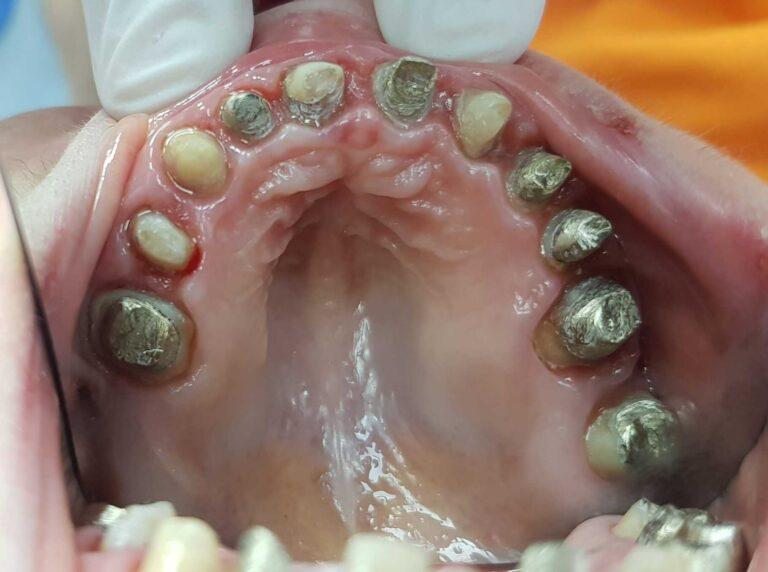
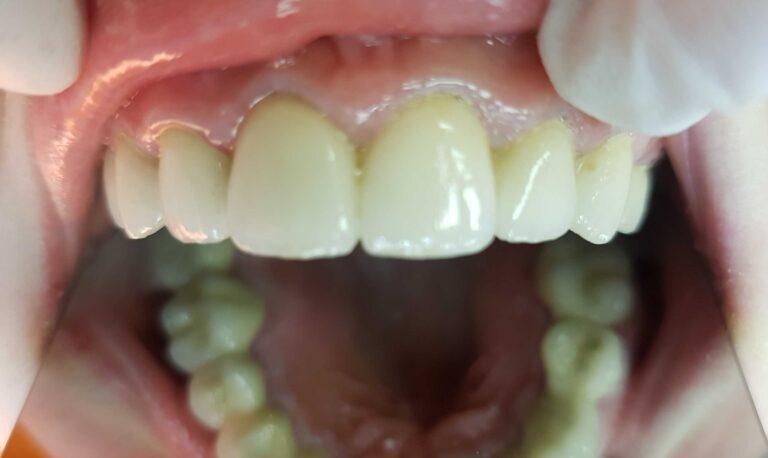
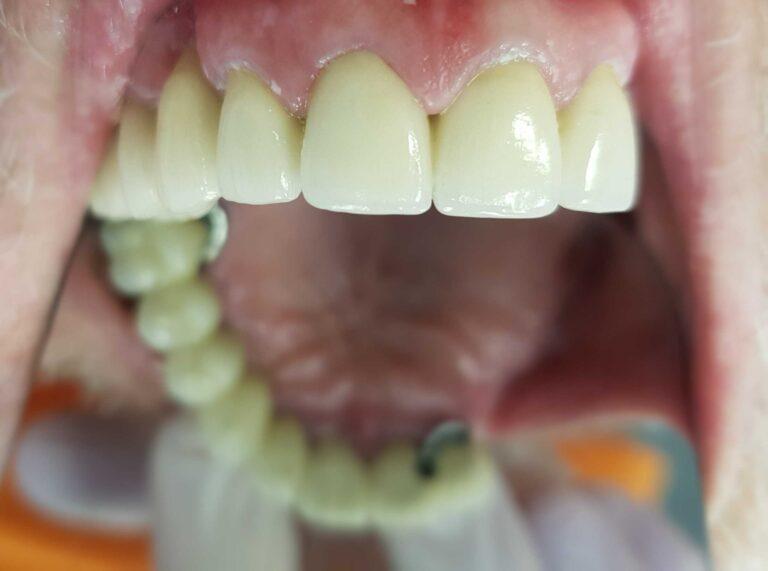
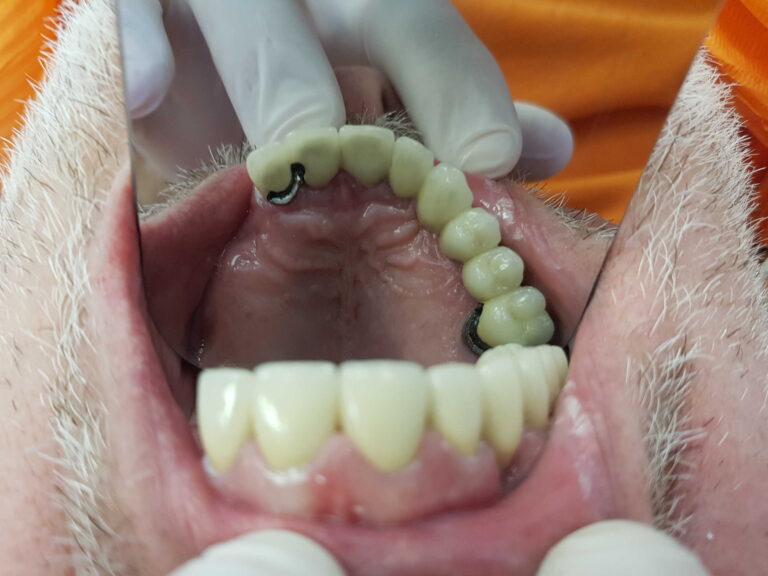
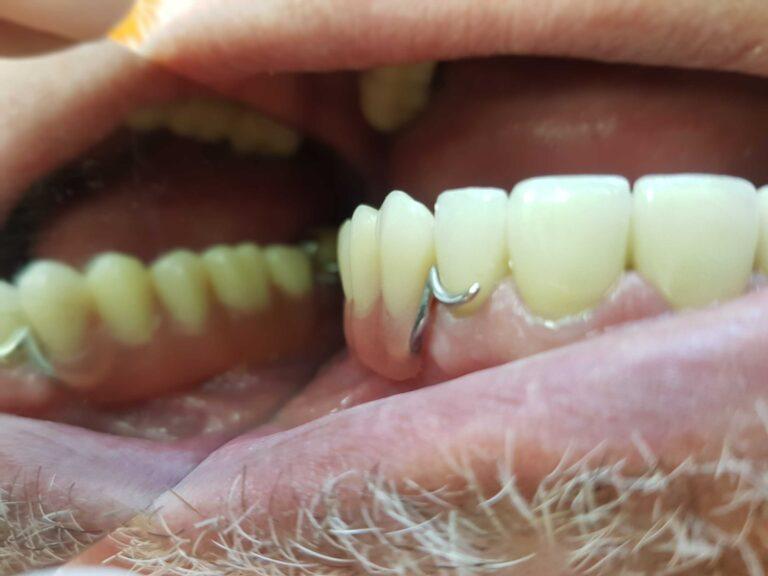
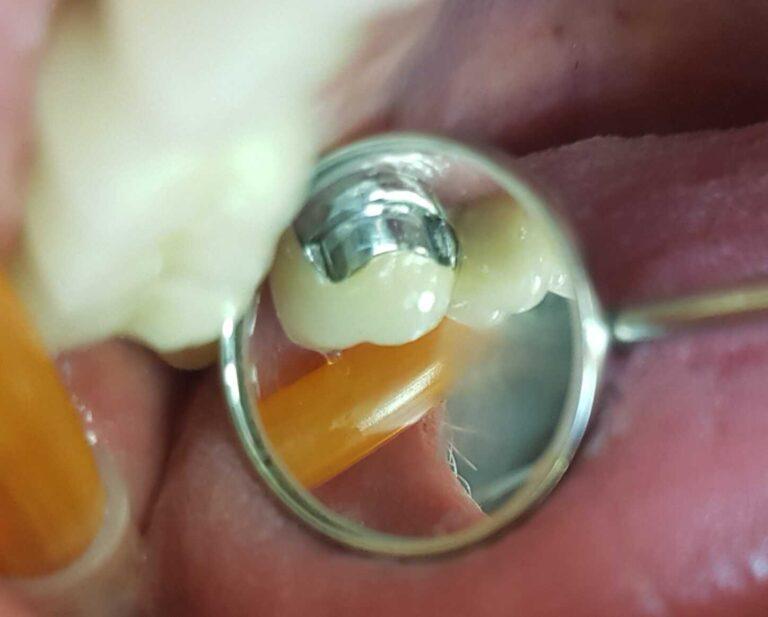
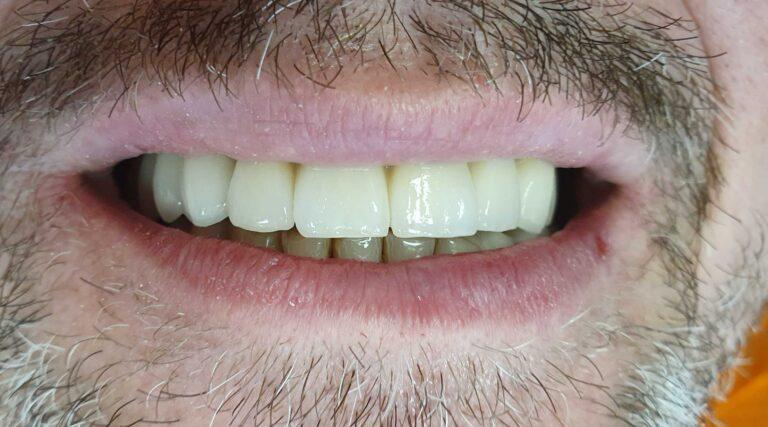
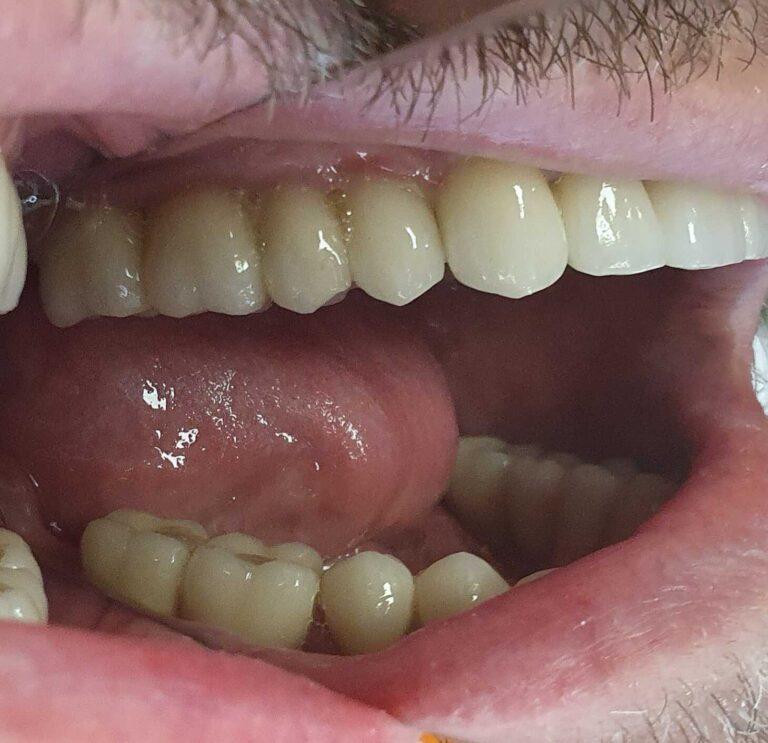
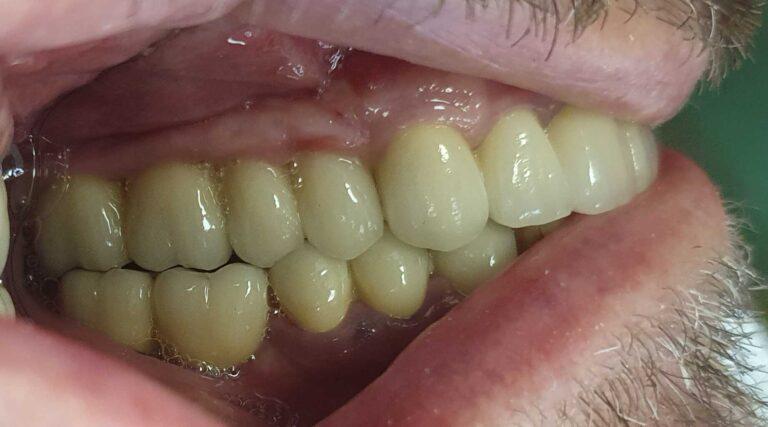
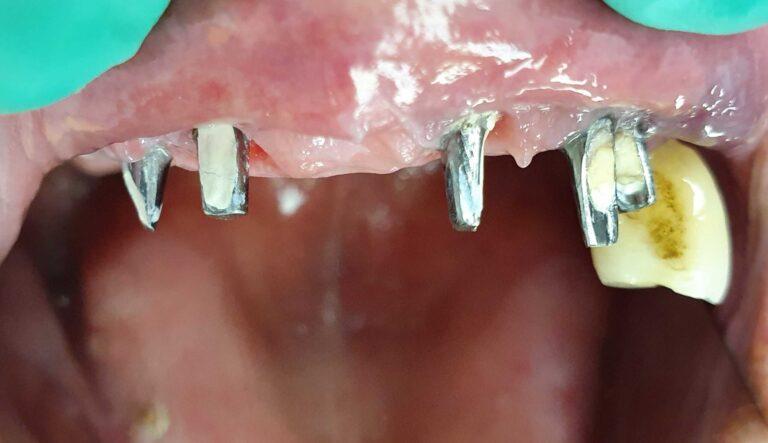
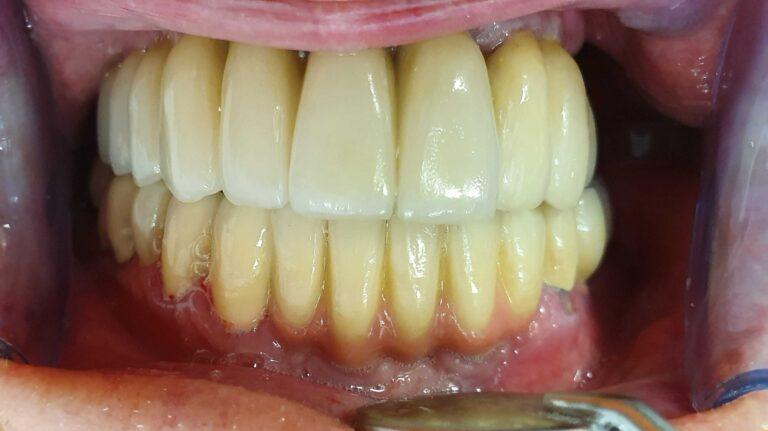
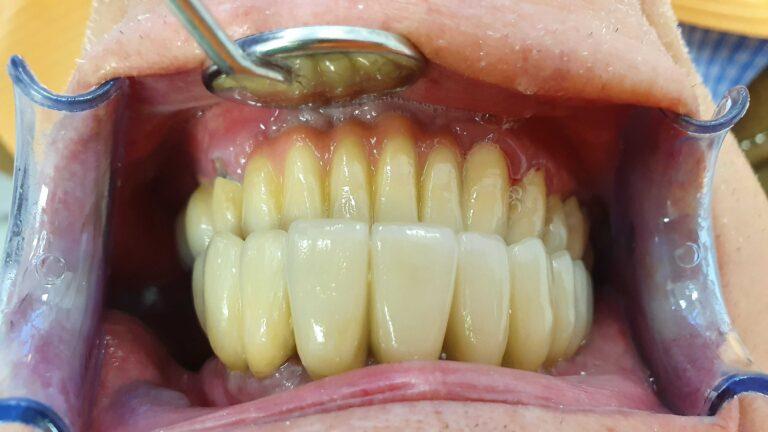
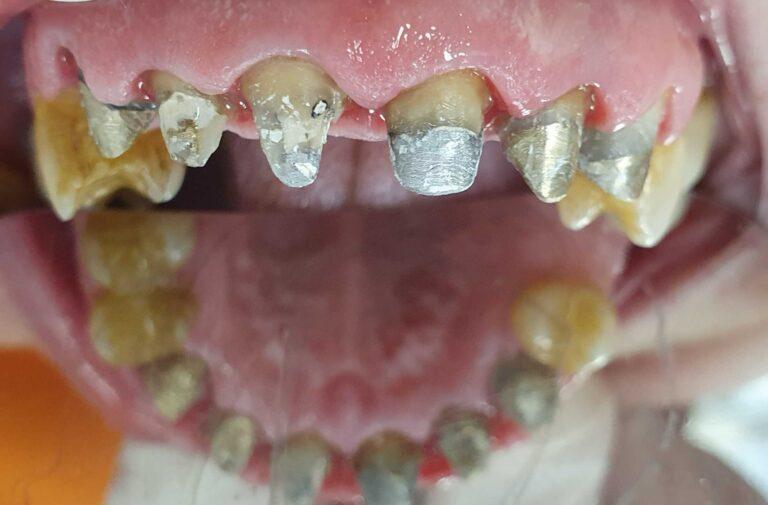
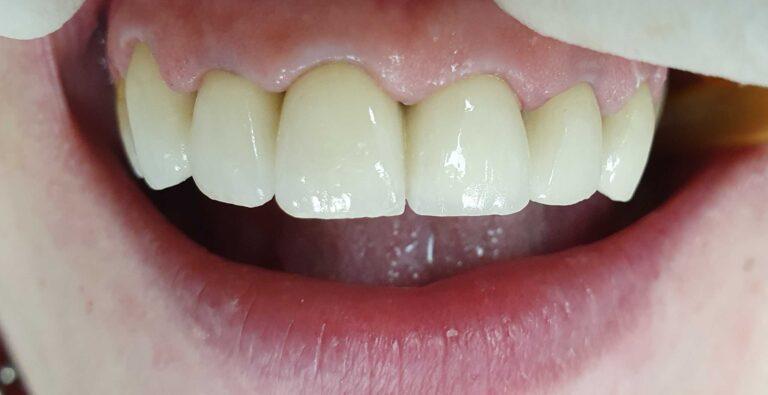
lek. dent. Magdalena Ślęzak
Ukończyła kierunek lekarsko-dentystyczny na Warszawskim Uniwersytecie Medycznym. Zajmuje się głównie stomatologią zachowawczą z endodoncją. Nieustannie poszerza swoją wiedzę zawodową uczestnicząc w kursach i szkoleniach. Stara się, aby pacjenci czuli się komfortowo podczas wizyt w gabinecie, a wszystkie zabiegi były wykonane precyzyjnie oraz delikatnie.
Czy warto korzystać z irygatora do zębów? Porównanie metod czyszczenia międzyzębowego
Kiedy myślimy o higienie jamy ustnej, pierwsze, co przychodzi nam do głowy, to szczotkowanie zębów. Ale czy kiedykolwiek zastanawialiście się nad tym, jak ważne jest czyszczenie przestrzeni międzyzębowych? Przestrzenie te są często pomijane, a to tam gromadzi się dużo resztek jedzenia i płytki bakteryjnej, co może prowadzić do próchnicy oraz chorób dziąseł.
Tradycyjne metody czyszczenia międzyzębowego, takie jak nić dentystyczna czy szczoteczki międzyzębowe, są zalecane przez dentystów na całym świecie. Nić jest skuteczna w usuwaniu płytki i resztek pokarmu z przestrzeni między zębami, natomiast szczoteczki pozwalają na dokładniejsze oczyszczenie większych przestrzeni. Ale co z irygatorami?
Irygatory do zębów, znane również jako water flossers, to urządzenia do pielęgnacji jamy ustnej, które używają strumienia wody pod ciśnieniem, aby czyścić między zębami i wzdłuż linii dziąseł. Są one wyjątkowo pomocne dla osób z aparatem ortodontycznym, mostami czy implantami, u których tradycyjne metody mogą być trudniejsze do zastosowania.
Ale czy irygatory są lepsze od nici dentystycznej? Odpowiedź nie jest prosta. Badania wykazały, że irygatory mogą być równie skuteczne w redukcji płytki bakteryjnej i poprawie zdrowia dziąseł, a niektórzy użytkownicy uważają je za bardziej komfortowe i łatwiejsze w użyciu niż nić.
Jednakże, warto zauważyć, że irygatory nie zastępują całkowicie szczotkowania ani użycia nici dentystycznej – stanowią dodatek do codziennej higieny. Korzystanie z nich może być szczególnie korzystne wieczorem, po całym dniu, gdy chcemy dokładnie oczyścić naszą jamę ustną.
Podsumowując, irygatory do zębów są wartościowym narzędziem w arsenale naszej domowej higieny jamy ustnej. Warto rozważyć ich zakup, zwłaszcza jeśli borykasz się z problemami w utrzymaniu czystości między zębami lub po prostu szukasz sposobu na urozmaicenie swojej rutyny. Jak zawsze, zalecamy konsultację z Twoim dentystą, który pomoże Ci znaleźć najlepsze rozwiązania dla Twojego uśmiechu.
A Wy jakich metod czyszczenia międzyzębowego używacie? Czy próbowaliście już irygatora? Dajcie znać w komentarzach!

#StomatologWarszawa #irygacja
Jak dbać o zęby na wiosnę? Porady od Stomatologii Pańczyk – dentysta w warszawie

Wiosna to czas odnowy i doskonała okazja, by zadbać również o nasze zęby. Po zimie, kiedy często sięgamy po gorące napoje i comfort food, nasz uśmiech może potrzebować szczególnej troski. Stomatologia Pańczyk, Twój zaufany dentysta w Warszawie, podpowiada, jak dbać o zęby wiosną.
- Regularna higiena: Podstawą jest szczotkowanie zębów dwa razy dziennie przez co najmniej dwie minuty oraz używanie nici dentystycznej. Nie zapomnij o wymianie starej szczoteczki na nową.
- Dieta pełna witamin: Wiosenne warzywa i owoce wzmacniają dziąsła i zęby dzięki witaminom A i C oraz wapniu.
- Wizyta u dentysty w Warszawie: Skorzystaj z wiosennej odnowy i umów się na kontrolną wizytę u dentysty. Profesjonalne czyszczenie pomoże zabezpieczyć zęby przed próchnicą:
- Zapraszamy do naszego gabinetu w Warszawie-Ursus! 🏥
- 🌼 Znajdziesz nas przy ul. Skoroszewska 5C lok. U1.
- Skontaktuj się z nami, aby zadbać o swój uśmiech! 📧💬
- 📞 Tel: 22 303 15 51 📱 Kom: 501 359 773
- Ogranicz słodycze: Stawiaj na zdrowe przekąski, które dbają o Twoje zęby.
- Nawodnienie: Pij dużo wody, aby utrzymać świeży oddech i oczyścić jamę ustną.
- Ochrona przed alergiami: Zadbaj o odpowiednie leki i regularne picie wody, aby uniknąć suchości w ustach.
Zapraszamy do Stomatologii Pańczyk, gdzie pomożemy zadbać o Twój zdrowy uśmiech wiosną.
Jak Dbać o Zdrowie Jamy Ustnej Dzieci: Porady dla Rodziców
Wprowadzenie: Opieka nad zdrowiem jamy ustnej dzieci jest niezwykle ważna. Odpowiednie nawyki higieniczne należy wpajać od najmłodszych lat, aby zapewnić zdrowy uśmiech na przyszłość. Oto kilka kluczowych porad dla rodziców, jak dbać o zęby swoich pociech.
1. Wprowadź rutynę mycia zębów: Zacznij od najmłodszych lat, nawet przed pojawieniem się pierwszych zębów, delikatnie przecierając dziąsła dziecka czystą, wilgotną szmatką. Kiedy zęby się pojawią, używaj małej szczoteczki z miękkim włosiem i niewielkiej ilości pasty do zębów bez fluoru, dopóki dziecko nie nauczy się pluć (zwykle około trzeciego roku życia).
2. Regularne wizyty u dentysty: Pierwsza wizyta u stomatologa powinna odbyć się w okolicach pierwszych urodzin dziecka lub w ciągu sześciu miesięcy od pojawienia się pierwszego zęba. Regularne kontrole co sześć miesięcy pomogą wczesnym wykryciem i leczeniu ewentualnych problemów.
3. Zdrowa dieta: Unikaj cukrów i skrobi, które przyczyniają się do próchnicy. Zapewnij dziecku dietę bogatą w warzywa, owoce i pełnoziarniste produkty. Woda powinna być głównym napojem dla dziecka, a nie sok czy napoje słodzone.
4. Nauka samodzielnego mycia zębów: W miarę jak dziecko dorasta, naucz je, jak prawidłowo szczotkować i nitkować zęby. Możesz to robić, pokazując na swoich zębach, a także pozwalając dziecku na „ćwiczenie” pod Twoim nadzorem.
5. Ograniczenie przekąsek: Stałe podjadanie między posiłkami zwiększa ryzyko próchnicy, ponieważ zęby są częściej narażone na kwas. Jeśli musisz dawać przekąski, wybieraj zdrowe opcje, takie jak warzywa, sery czy orzechy.
6. Zastosowanie produktów z fluorem: Kiedy Twoje dziecko nauczy się pluć, przejdź na pastę do zębów z fluorem. Fluor wzmacnia szkliwo i pomaga zapobiegać próchnicy.
7. Używanie odpowiednich narzędzi: Zainwestuj w dobrej jakości szczoteczki do zębów i wymieniaj je co 3-4 miesiące lub gdy włosie się zużyje.
Zakończenie: Zdrowie jamy ustnej dzieci jest kluczowe dla ich ogólnego stanu zdrowia. Ustanowienie dobrych nawyków higienicznych od wczesnych lat życia jest najlepszą inwestycją w przyszłość ich uśmiechu. Jeśli masz jakiekolwiek wątpliwości lub pytania, nie wahaj się skonsultować z naszymi specjalistami z Stomatologia Pańczyk.
Implanty Dentystyczne: Rozwiązanie dla Brakujących Zębów
Wprowadzenie Utrata zębów to problem, który dotyka wielu osób w różnym wieku. Nie tylko wpływa na estetykę uśmiechu, ale również może prowadzić do problemów z gryzieniem i mówieniem. Dzięki postępowi w dziedzinie stomatologii, istnieje jednak skuteczne i trwałe rozwiązanie – implanty dentystyczne.
Czym są Implanty Dentystyczne? Implanty dentystyczne to małe, tytanowe śruby, które są chirurgicznie wszczepiane w kość szczęki lub żuchwy, zastępując korzeń naturalnego zęba. Na implancie umieszcza się następnie koronę, most lub protezę, które wyglądają i funkcjonują jak naturalne zęby.
Zalety Implantów Dentystycznych
- Wygląd i Funkcjonalność: Implanty zapewniają naturalny wygląd i komfort użytkowania, umożliwiając normalne jedzenie, mówienie i uśmiechanie się.
- Trwałość: Z właściwą pielęgnacją, implanty mogą służyć przez wiele lat, a nawet całe życie.
- Ochrona Struktury Kości: Implanty pomagają zachować naturalną strukturę kości szczęki, zapobiegając jej zanikowi, który jest typowym skutkiem ubocznym utraty zębów.
- Bezpieczeństwo dla Sąsiednich Zębów: Inaczej niż mosty czy protezy, implanty nie wymagają szlifowania sąsiednich zębów, co jest korzystne dla ich zdrowia.
Proces Implantacji Implantacja jest procesem wieloetapowym, który zwykle trwa kilka miesięcy. Najpierw implant jest umieszczany w kości, a następnie musi nastąpić jego integracja z kością, co trwa kilka miesięcy. Po zakończeniu tego procesu na implancie umieszczana jest korona, most lub proteza.
Kandydaci do Implantacji Idealny kandydat na implanty to osoba z dobrym ogólnym stanem zdrowia, wystarczającą ilością kości w szczęce oraz bez przeciwwskazań medycznych, takich jak niekontrolowana cukrzyca czy choroby serca.
Zadbaj o Swój Uśmiech Jeśli rozważasz implanty dentystyczne, skonsultuj się z naszą recepcją i umów wizytę ze swoim stomatologiem, który oceni Twoją indywidualną sytuację. Dzięki implantom, możesz cieszyć się pięknym uśmiechem i pełną funkcjonalnością zębów.
Zakończenie Implanty dentystyczne to innowacyjne i efektywne rozwiązanie dla osób z brakującymi zębami. Zapewniają one nie tylko estetyczny wygląd, ale również przywracają funkcjonalność naturalnych zębów, poprawiając jakość życia pacjentów.

Co to są operacje ortognatyczne?
Medycyna estetyczna
Dyżur bólowy
Jak przebiega wizyta kontrolna u stomatologa?
Prawidłowa higiena jamy ustnej jest niezwykle ważna, ale czasami łatwo o niej zapomnieć — do czasu aż nie pojawi się pierwszy problem. Dlatego tak ważne jest, aby wizyty kontrolne u dentysty stały się częścią Twojej rutyny. Regularne wizyty pomagają utrzymać zdrowe zęby i dziąsła, a wczesne wychwytywanie problemów może zaoszczędzić Ci wiele bólu i pieniędzy w dłuższej perspektywie. Ile kosztuje wizyta kontrolna i co się na niej robi?
Wizyta kontrolna u stomatologa — dlaczego jest tak ważna?
Zgodnie z powszechną zasadą, zawsze lepiej jest zapobiegać niż leczyć. Odnosi się ona również do kwestii zdrowia jamy ustnej. Jeśli będziemy prawidłowo dbać o swoje zęby, dłużej zachowają swój prawidłowy stan, a my unikniemy ewentualnych dolegliwości bólowych związanych z ich chorobami. Profilaktyka stomatologiczna powinna obejmować także kontrolne wizyty u dentysty.
Ludzki organizm zużywa się z wiekiem. Aby utrzymać go w doskonałej kondycji i zdrowiu, trzeba o niego prawidłowo zadbać. Możesz to zrobić poprzez regularną aktywność fizyczną, zbilansowaną dietę czy konsultacje z lekarzem rodzinnym i rutynowe kontrole. Te same czynniki mogą również wpływać na stan jamy ustnej. Jeśli go zaniedbasz, prędzej czy później doświadczysz problemów z zębami. Jeśli chodzi o jamę ustną, problemy stomatologiczne w większości przypadków jest wynikiem zaniedbania lub złego odżywiania.

Jak wygląda wizyta kontrolna?
Wizyta kontrolna to nieinwazyjna konsultacja stomatologiczna, podczas której możesz omówić swoje pytania i wątpliwości dotyczące zdrowia jamy ustnej oraz możliwości leczenia wykrytych problemów. Proste, zdrowe uzębienie jest ważne nie tylko z estetycznego punktu widzenia — służy głównie zminimalizowaniu ryzyka poważnych infekcji. Podczas wizyty kontrolnej u stomatologa, oprócz omówienia wszystkich aspektów i problemów stomatologicznych, wykonywane jest szczegółowe badanie całej jamy ustnej.
Głównym celem takiej wizyty jest wykonanie dokładnego przeglądu wszystkich zębów pacjenta. W trakcie badania kontrolnego dentysta oprócz przeglądu zębów, sprawdza również przyzębie. Dokonuje kontroli, czy w jamie ustnej nie występuje choroba próchnicowa, kamień nazębny oraz, czy w żadnym zębie nie doszło do powstania ubytku. W przypadku, gdy dentysta zauważy w zębie ubytek, musi natychmiastowo się nim zająć, czyli go wyczyścić, a następnie wypełnić go plombą. W razie potrzeby stomatolog może także zlecić wykonanie dodatkowych badań, np. RTG zębów. Do takiej sytuacji dochodzi jedynie w momencie, gdy dentysta zauważy stan zapalny wewnątrz zęba lub na jego korzeniach.
Istotnym elementem wizyty kontrolnej u stomatologa jest również wykonanie zabiegów z zakresu profilaktyki stomatologicznej. Podczas wizyty dentysta może np. usunąć płytkę nazębną zalegającą na powierzchni zęba, kamień nazębny lub wykonać zabieg fluoryzacji, lakierowania powierzchni zębów lub lakowania bruzd zębowych. Wykonanie takich zabiegów pozwoli zapobiec rozwojowi próchnicy.
Największą zaletą regularnych wizyt u stomatologa jest możliwość zidentyfikowania ewentualnego problemu we wczesnym etapie, dzięki czemu leczenie jest mniej inwazyjne. Pacjent dzięki temu spędzi mniej czasu na fotelu dentystycznym i poniesie zdecydowanie mniejsze koszta. Wczesne wykrycie problemu często oznacza również lepsze wyniki leczenia. Warto też podkreślić, że nowoczesna technologia stosowana w stomatologii pozwala obecnie na skuteczniejsze i mniej bolesne leczenie zębów i dziąseł.
Jak często należy przyjść na wizytę kontrolną?
Częstotliwość wizyt profilaktycznych ustalana jest przez stomatologów na podstawie indywidualnych zaleceń dla danego pacjenta. Niemniej jednak osoba dorosła powinna uczęszczać na wizytę kontrolną przynajmniej raz na 6 miesięcy. Jeśli jednak stan zębów lub dziąseł zaniepokoi dentystę, lub uzna on, że następne badania należy wykonać wcześniej, zleci on kolejną wizytę w odstępie krótszym niż 6 miesięcy. To, jak często dana osoba powinna pojawiać się w gabinecie dentystycznym, zależy też w dużej mierze od jej wieku. Dziecko, które nie posiada jeszcze zębów stałych, powinno przyjść na taką wizytę ze swoim Rodzicem raz na 3 miesiące, chyba że dentysta zleci inaczej.
Jeżeli chodzi o koszt takiej wizyty, w niektórych gabinetach stomatologicznych jest ona bezpłatna, a w niektórych cena wynosi średnio 80-100 zł. Zawsze przed wizytą warto zapoznać się z cennikiem i dowiedzieć się co jest wliczone w cenę zabiegu, a za co trzeba dodatkowo zapłacić.
Leczenie zębów u dzieci
Zęby są bardzo ważne dla naszego ogólnego stanu zdrowia, a właściwa opieka stomatologiczna powinna rozpocząć się już od najmłodszych lat. Nigdy nie jest za późno, aby Twoje dziecko zaczęło nabierać dobrych nawyków w zakresie higieny jamy ustnej, ale najlepiej jest zacząć je jak najwcześniej. Zatem, jak wygląda leczenie zębów u dzieci?
Pierwsza wizyta dziecka u dentysty
Ważne jest, aby od najmłodszych lat odwiedzać stomatologa dziecięcego i odpowiednio zadbać o zęby dziecka. W wyniku badania jamy ustnej dentysta może zauważyć zęby, które powinny być profesjonalnie leczone.
Pierwsza wizyta dziecka u dentysty powinna mieć miejsce między 6 a 12 miesiącem życia, kiedy u dziecka pojawiają już się pierwsze ząbki mleczne. Nazywana jest ona wizytą adaptacyjną. Jest to również odpowiedni czas, aby zapoznać dziecko z gabinetem dentystycznym, jak i samym dentystą. Systematyczne wizyty u dentysty dziecięcego i odpowiednie podejście specjalisty do małych pacjentów sprawiają, że dzieci nie boją się możliwych do wykonania zabiegów. Z biegiem czasu wizyta u dentysty jest też dobrym działaniem wychowawczym, ponieważ Twoje dziecko uczy się, że regularne wizyty kontrolne mogą być przyjemne i bezbolesne. Niewłaściwym byłoby przyprowadzenia dziecka do gabinetu dentystycznego dopiero w momencie bólu zęba.
Rodzic powinien zabierać swojego malca na wizytę kontrolną do dentysty dziecięcego, najlepiej co 3-6 miesięcy.
Wizyta adaptacyjna — na czym polega?
Tak jak było wspomniane wcześniej, wizyta adaptacyjna służy zapoznaniu dziecka z dentystą oraz jego gabinetem. Wizyta u dentysty w tak młodym wieku przyczynia się również do prawidłowego rozwoju zgryzu oraz zadbania zarówno o zęby mleczne, jak i stałe u dziecka. Stomatolog dziecięcy ocenia także stan szkliwa oraz zapoznaje rodziców z najważniejszymi aspektami związanymi z rozwojem ząbków u dziecka. Między innymi z kolejnością wyrzynania się zębów, profilaktyką próchnicy, czy nawet dietą sprzyjającą zębom u najmłodszych. Nawet we wczesnym etapie dentysta dziecięcy jest w stanie zauważyć początek próchnicy. U niemowląt występuje prawdopodobieństwo wystąpienia tak zwanej próchnicy butelkowej, która może być związana ze sposobem karmienia dziecka.
Jeżeli u dziecka występują tzw.zęby wrodzone, należy od razu umówić się na wizytę do stomatologa. Musi on dokładnie zbadać dziecko, a następnie takie zęby usunąć, aby na ich miejscu mogły pojawić się właściwe zęby mleczne. Kolejnym z aspektów, który również powinien zaniepokoić rodzica, jest późne ząbkowanie. Występuje ono wtedy, gdy ząbki nie pojawiły się w momencie, kiedy dziecko zbliża się do 12 miesiąca życia. W takiej sytuacji należy skonsultować się z dentystą dziecięcym, a najlepiej ze specjalistą stomatologii dziecięcej. Zlekceważenie tego, mogłoby doprowadzić, np. do patologii ogólnoustrojowej.
Stomatolog dziecięcy
Na pierwsze wizyty dziecka w gabinecie dentystycznym, warto zdecydować się na stomatologa dziecięcego. Dentyści dziecięcy są specjalnie przeszkoleni do opieki nad zębami i dziąsłami dzieci i mogą pomóc we wczesnym rozpoznaniu potencjalnych problemów, dzięki czemu można je szybko i skutecznie leczyć. Mają oni również spore doświadczenie w obsłudze najmłodszych pacjentów. Dzieci są bardzo trudny pacjentami, dlatego potrzebne jest indywidualne podejście, przyjazna atmosfera oraz dużo cierpliwości, aby nasze dziecko nie stresowało się oraz aby wyszło z gabinetu z uśmiechem. Stworzenie takiej przyjaznej atmosfery jest możliwe właśnie w gabinecie stomatologa dziecięcego.
Po takiej wizycie dziecko jest zazwyczaj nagradzane, np. naklejką, figurką lub książeczką. Zalecane jest również docenienie swojej pociechy przez samych Rodziców, np. poprzez słowa gratulacji czy ciepłe przytulenie. Dziecko wtedy pamięta, że Rodzice byli z niego dumne, bo było grzeczne u lekarza. Na pewno będzie to pozytywnie skutkowało przy kolejnych wizytach malca.
Wypadające plomby z zębów
Plomby są trwałym wypełnieniem uzupełniającym ubytki w zębach, które mogły powstać na skutek próchnicy, uszkodzenia czy złamania korony zęba. W czasie leczenia stomatologicznego próchnicy lekarz oczyszcza wiertłem strukturę zęba i sprawia, iż po oczyszczeniu miejsca zaatakowanego przez bakterie w zębie pojawi się ubytek. Tego typu miejsca trzeba właściwie zabezpieczać, aby w odsłonięte głębsze warstwy zęba nie mogły dostać się resztki pożywienia. Warto podkreślić, że plomba zakładana przez dentystę ma głównie na celu zabezpieczyć odsłoniętą tkankę zęba. Dobrze dowiedzieć się co zrobić, gdy taka plomba wypadnie z zęba.
Dlaczego plomby wypadają z zębów?
Istnieje wiele przyczyn wypadania plomb. Często jest to spowodowane ugryzieniem czegoś w niefortunny sposób, na przykład orzecha czy pestki bądź żucie ciągnących, kleistych słodyczy. Warto podkreślić, że plomba może ulec uszkodzeniu podczas nagryzania ołówka czy innych przedmiotów. Przeważnie dochodzi wtedy do uszkodzenia tkanki w zębie, która jest bardzo podatna na bakterie. Niewłaściwa higiena jamy ustnej może spowodować wszelkie uszkodzenia wypełnienia w zębach. Należy pamiętać o tym, że gromadząca się na zębach płytka bakteryjna będzie powodować stopniowe niszczenie miejsce, które połączone jest z wypełnieniem zęba — w konsekwencji mogą powstawać szczeliny, które będą skutecznie osłabiać wypełnienie. Trzeba też zwrócić uwagę na fakt, że bruksizm, czyli zaciskanie oraz zgrzytanie zębami może powodować ścieranie, a w efekcie wypadanie wypełnień w zębach. Inną przyczyną wypadania plomb jest czas, jaki mógł upłynąć od założenia wypełnienia. Należy wiedzieć, że materiały używane w gabinetach dentystycznych stale są udoskonalane, co sprawia, iż stają się trwalsze oraz estetyczniejsze. Kolejną przyczyną wypadania plomb jest nieprawidłowy zgryz u pacjenta.
Co zrobić kiedy wypadnie plomba z zęba?
Jeżeli wypadnie nam plomba z zęba, w razie możliwości trzeba jak najszybciej pójść do lekarza stomatologa na wizytę. Jeśli dłużej będziemy z tym zwlekać, to możemy zwiększyć szansę na to, że dojdzie do niepożądanej infekcji miazgi, która bez plomby nie będzie niczym chroniona. Oprócz tego w czasie, gdy nasz ząb nie będzie odpowiednio wypełniony plombą, to możemy odczuwać dyskomfort, a także ewentualny ból. Nierzadko bywa, iż do wypadania plomb dochodzi na urlopie w obcym mieście czy nawet kraju. W tego typu sytuacjach najlepiej zastosować tymczasowe wypełnienie, które można kupić praktycznie w każdej aptece. W ten sposób ochronimy ząb przed złym działaniem bakterii oraz resztek jedzenia. Należy podkreślić, że założenie takiego wypełnienia polega przede wszystkim na aplikacji gotowego preparatu szpatułką, która dołączona jest do zestawu do zęba. Tuż przed założeniem takiego wypełnienia należy odpowiednio wyszczotkować zęby. Oczywiście jest to rozwiązanie na pewien okres czasu i jak najszybciej musimy zgłosić się do gabinetu dentystycznego w celu wyleczenia zęba i założeniu odpowiedniej plomby stomatologicznej.
Serdecznie zapraszamy do skorzystania z oferty naszego gabinetu stomatologiapanczyk.pl
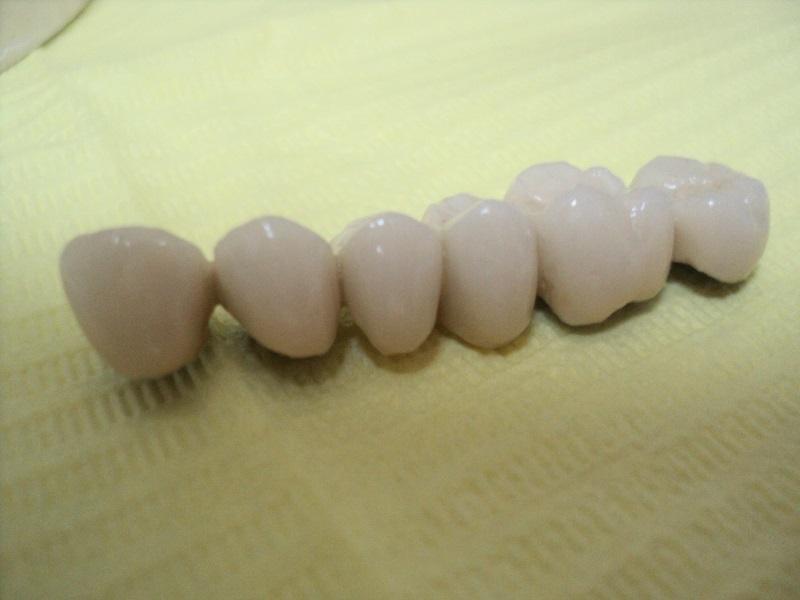
Korona porcelanowe całoceramiczna cementowana
Korona porcelanowa przykręcana na implancie
Praca kombinowana
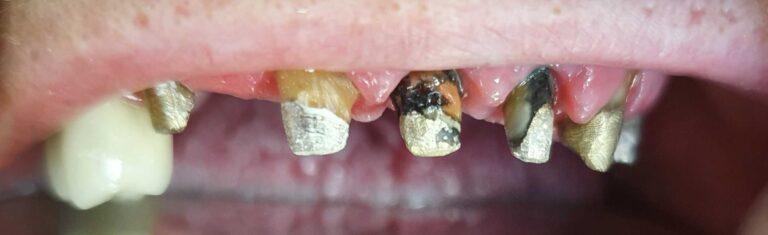
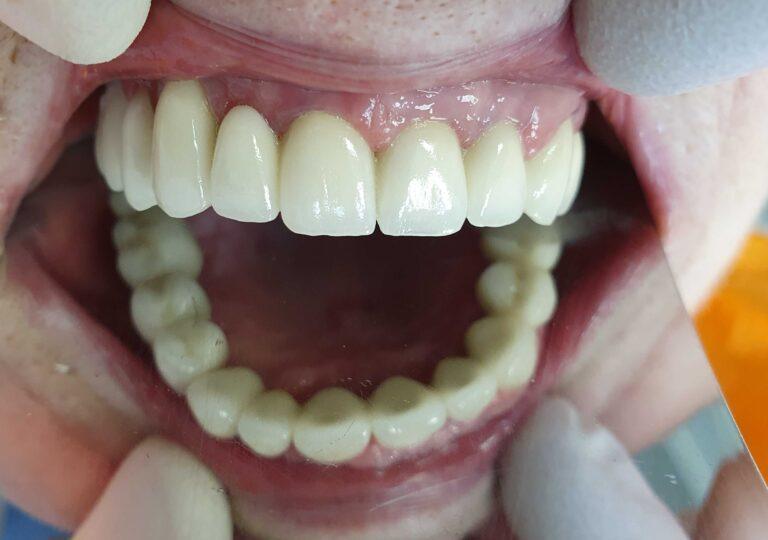
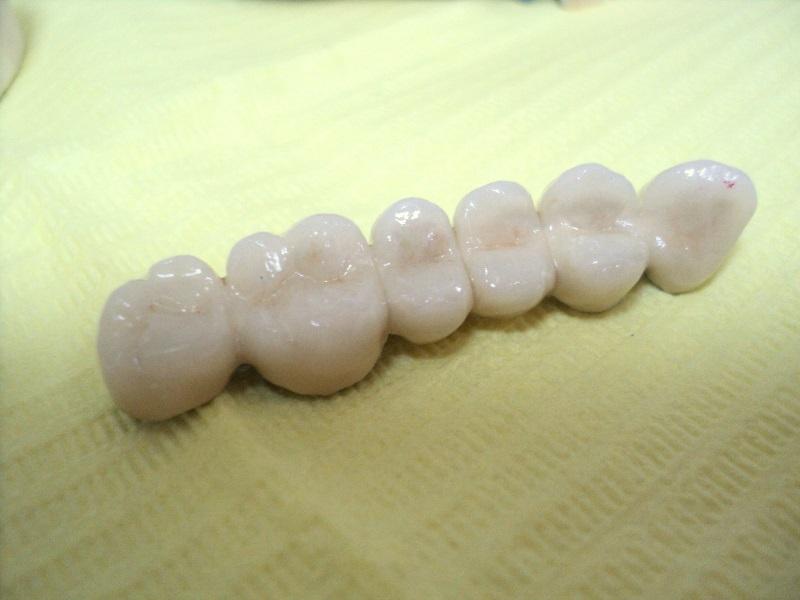
Korony caloceramiczne zainstalowane na korzeniach pacjentki
Kolejna rozległa odbudowa caloceramiczna.
Praca protetyczna
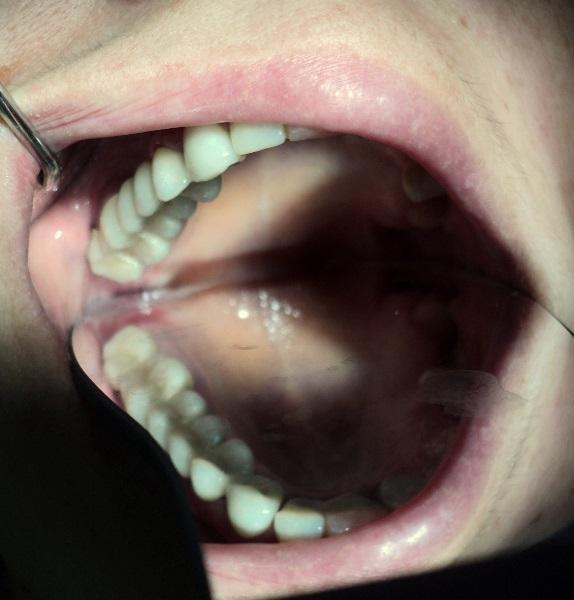
Przód wkłady +korony caloceramiczne
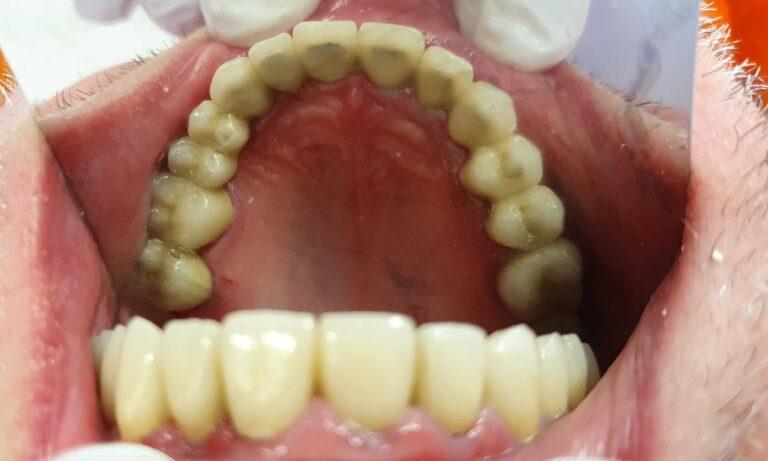
Korony porcelanowe na stałe +frezowanie
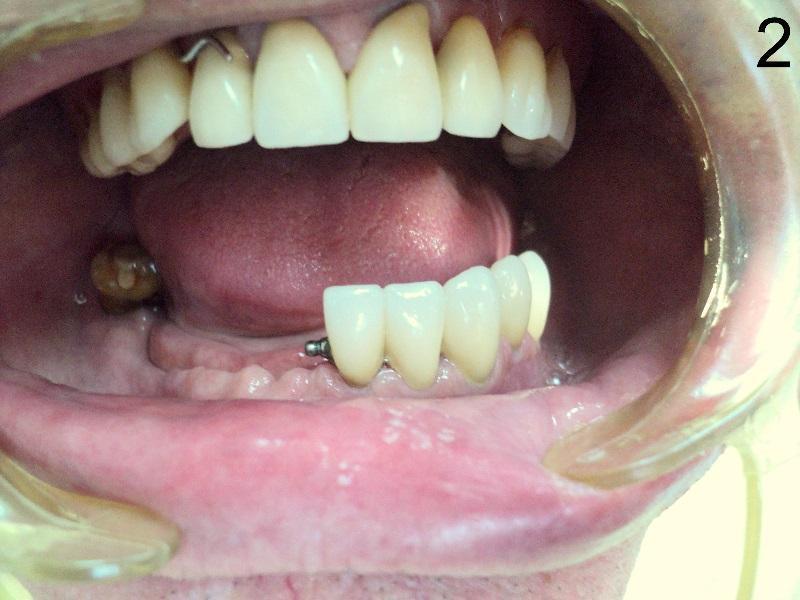
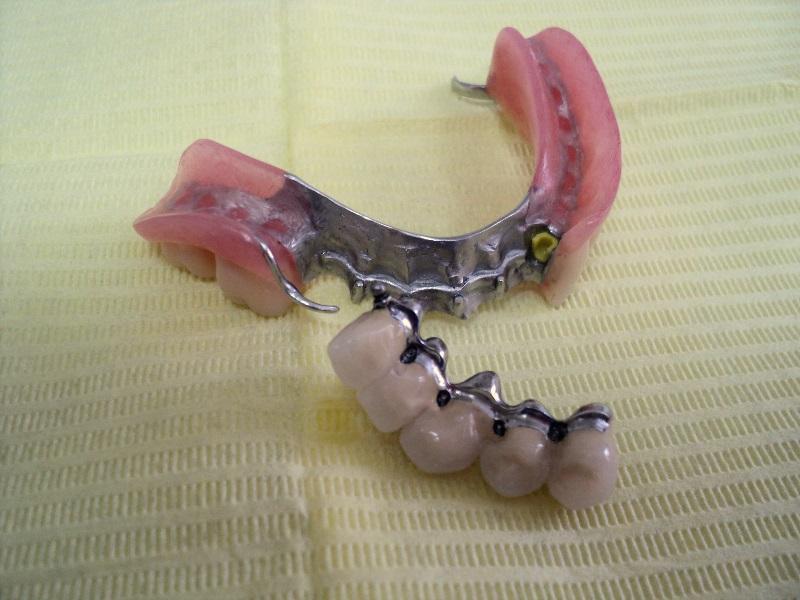
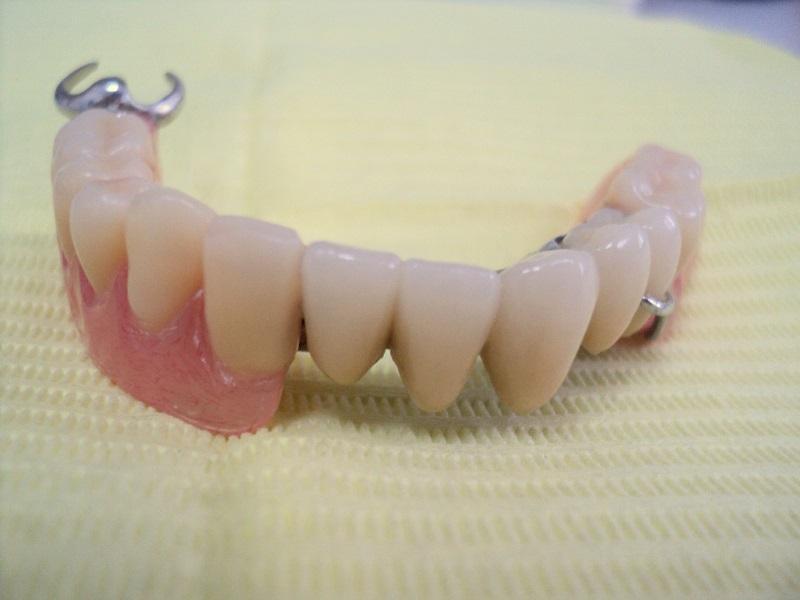
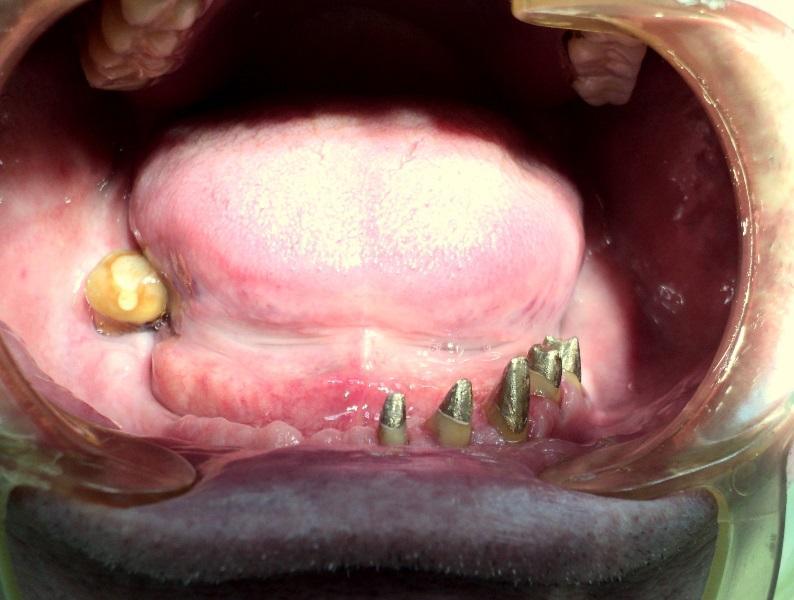
Rozległą praca implantoprotetyczna
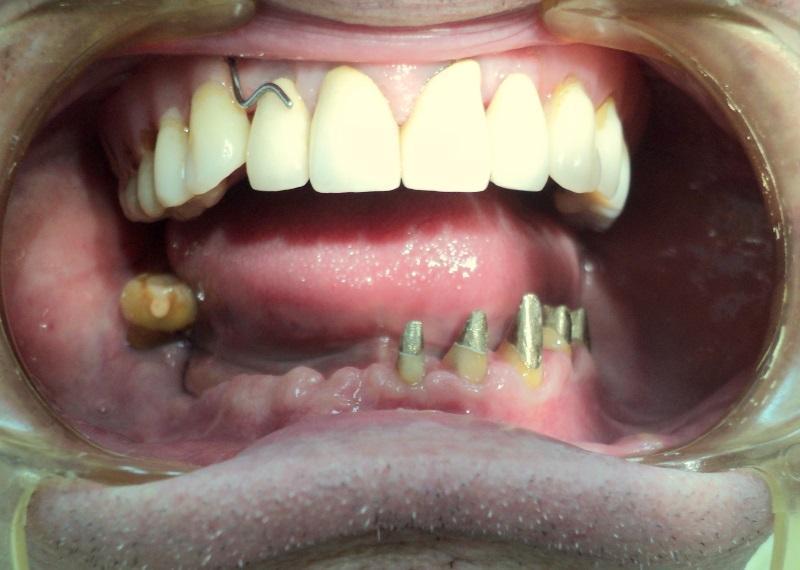
Zniszczone zęby przeleczono endodontycznie
Odbudowa kikutów przy pomocy włókna szklanego
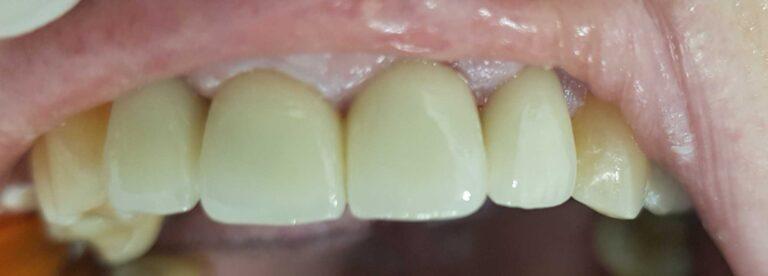
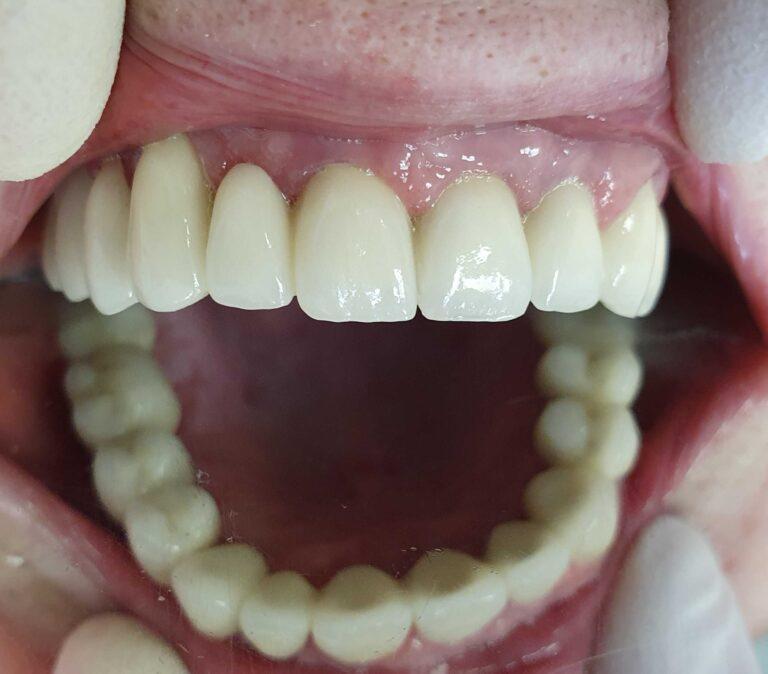
Finalna korona caloceramiczna
Kolejna rozległa praca protetyczna
Rozległa odbudowa implantoprotetyczna
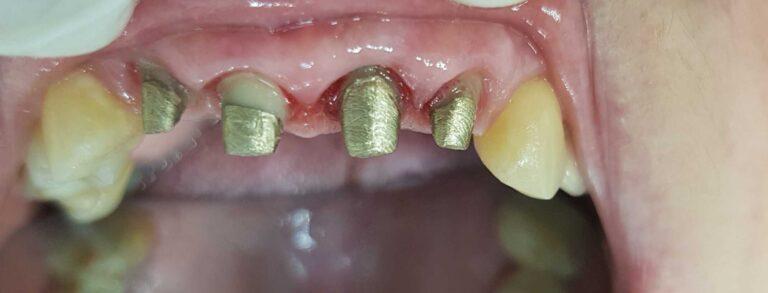
Wzmocnienie kikutów wkładami koronowo korzeniowymi
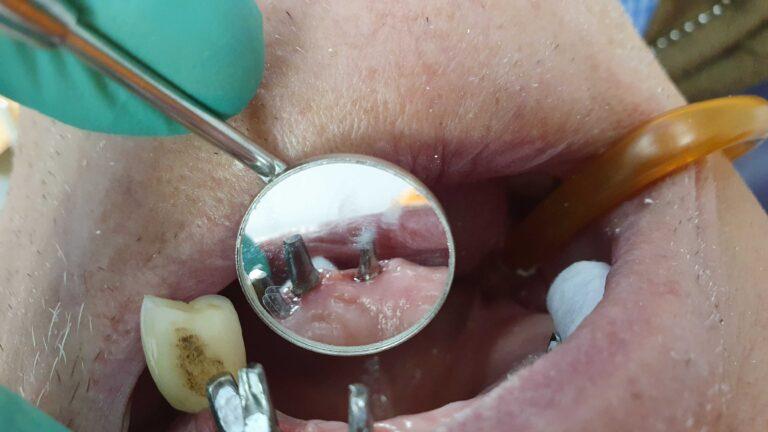
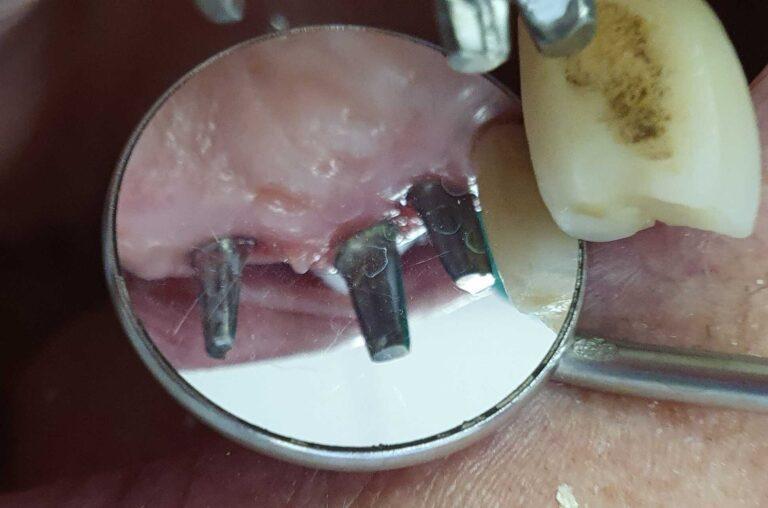
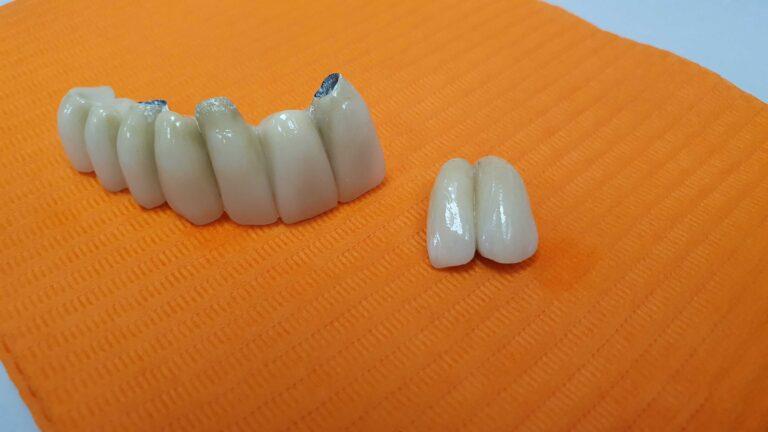
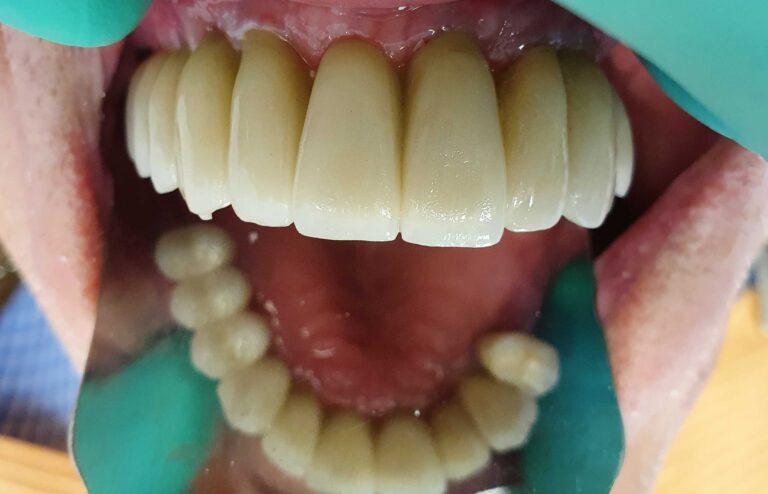
pracę z zakresu implantoprotetyki
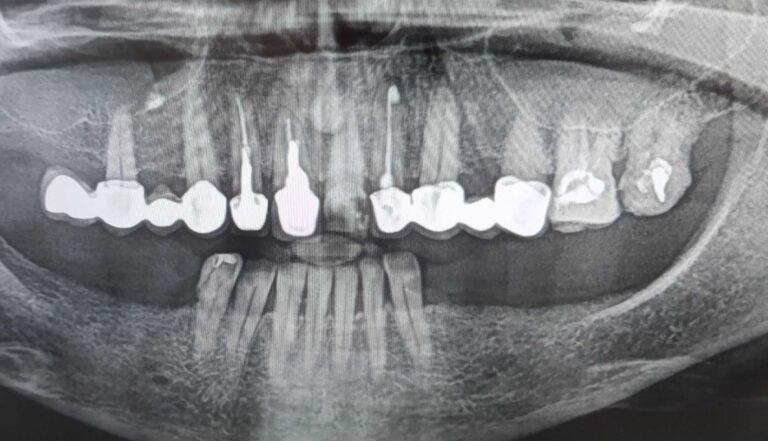
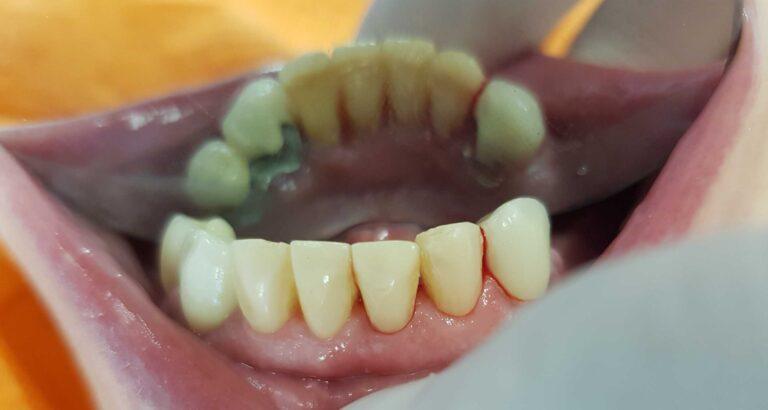
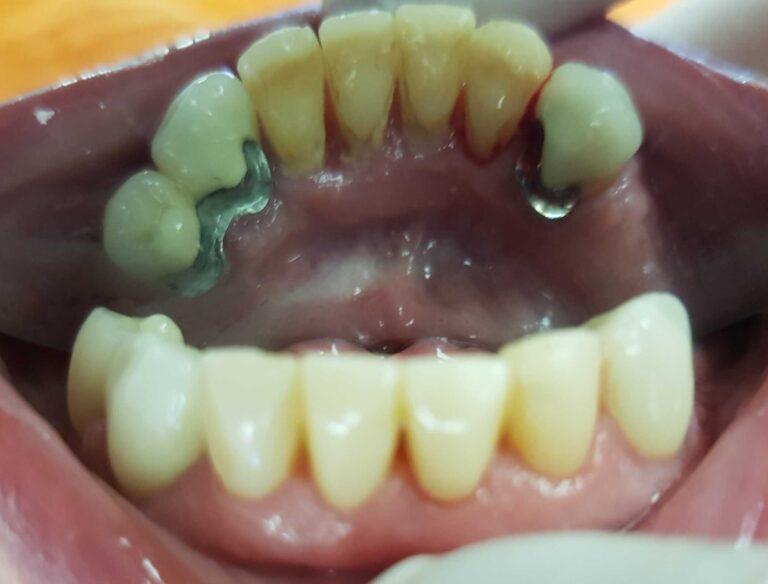
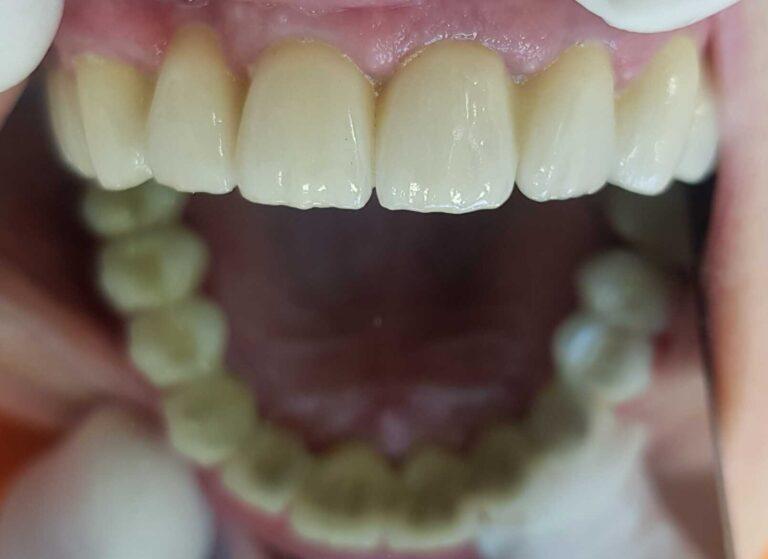
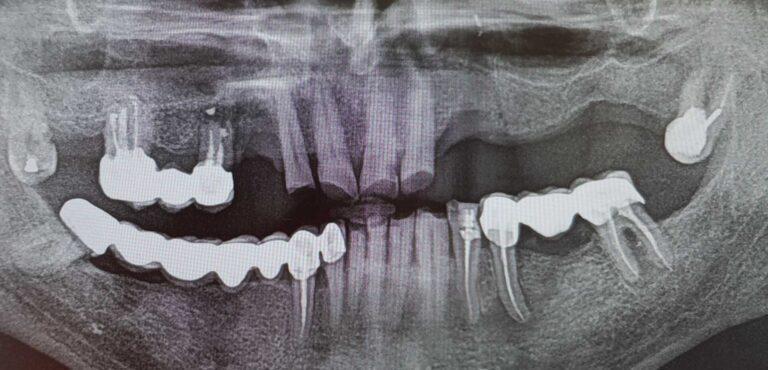
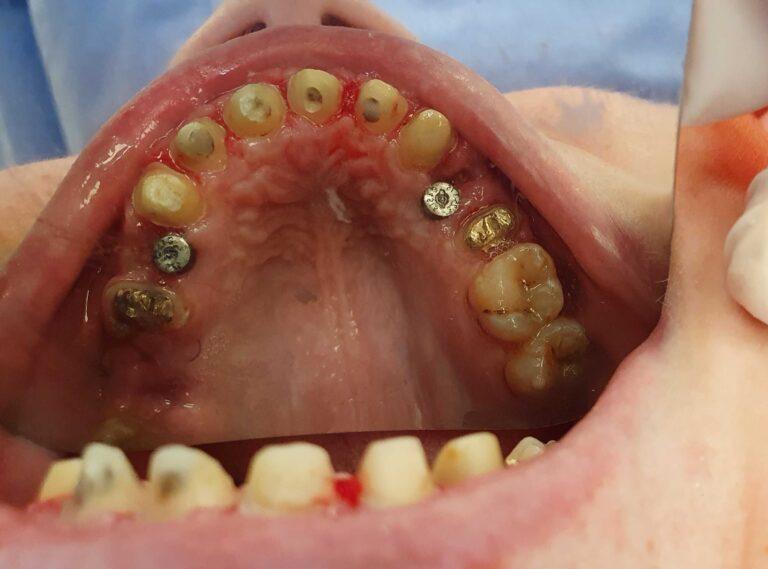
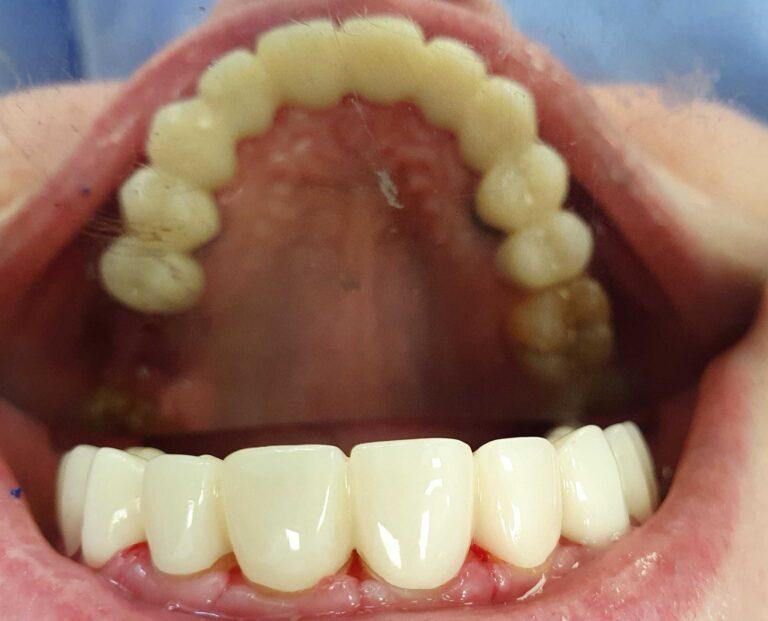
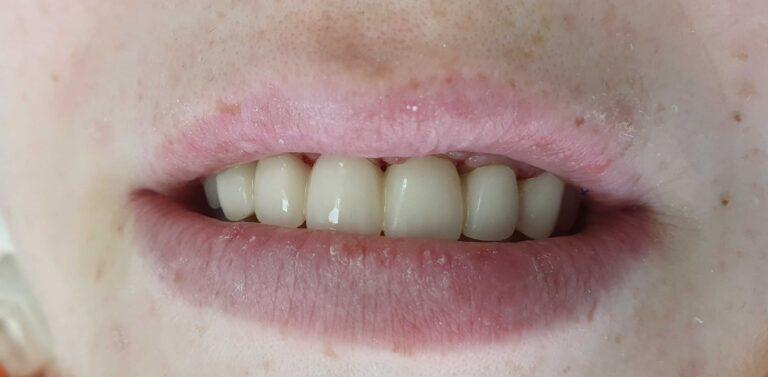
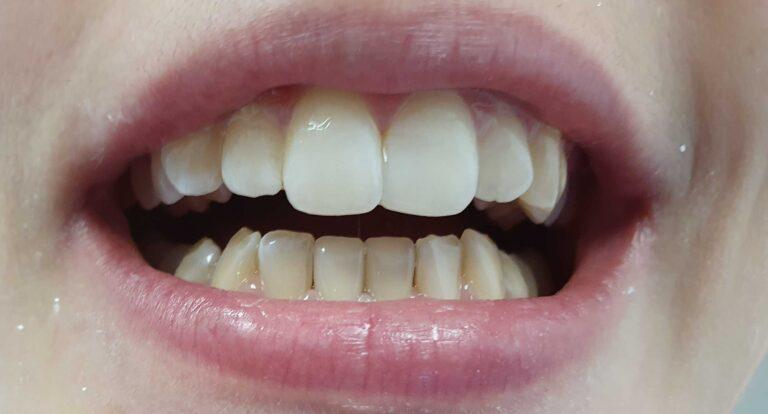
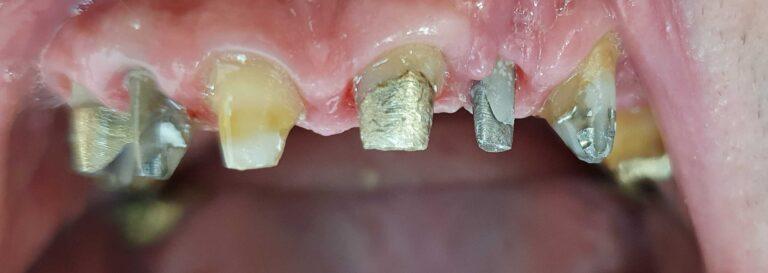
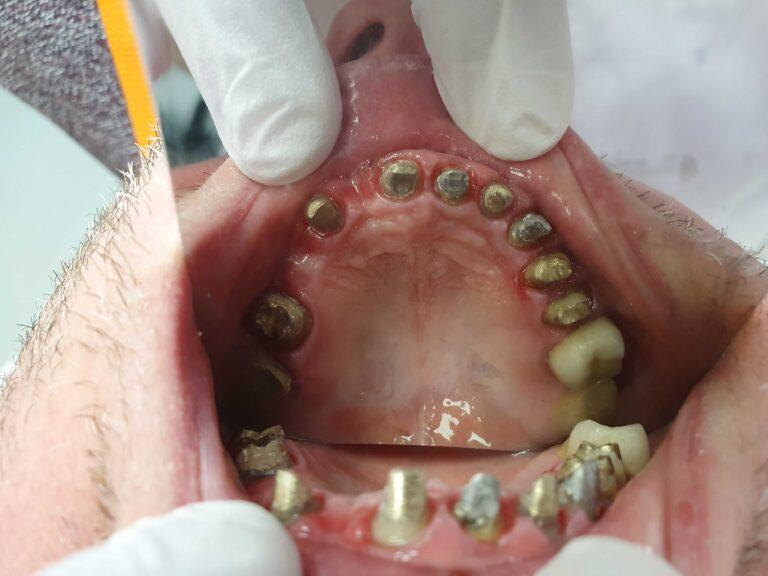
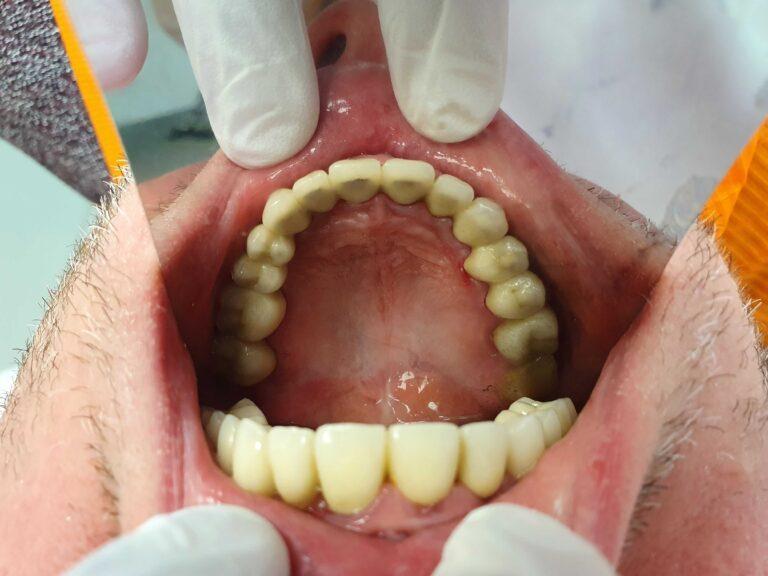
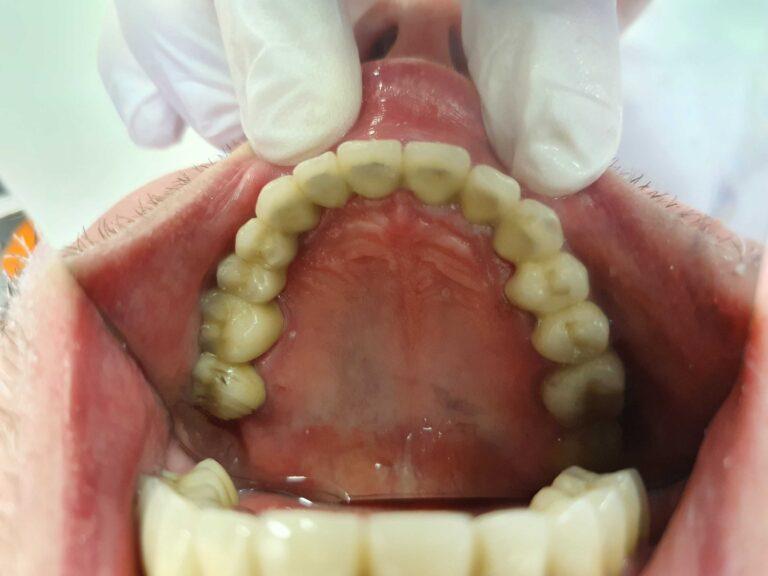
Implantoprotetyka u 87 letniego pacjenta
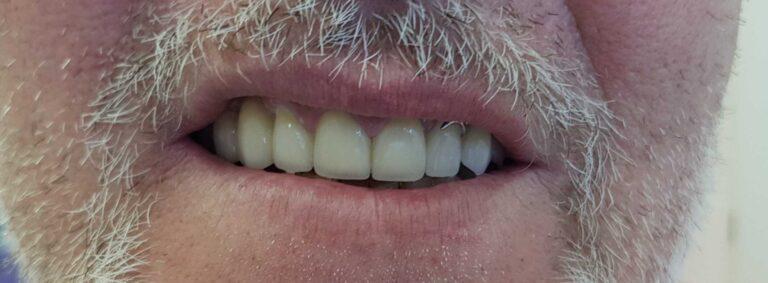
Efekt przed i po zabiegu
Dr Bożena Sitarz
 Absolwentka stomatologii Warszawskiej Akademii Medycznej. Zajmuje się głównie stomatologią zachowawczą i estetyczną. Posiada wieloletnie doświadczenie w chirurgii i protetyce. Ceni sobie możliwość ciągłego rozwoju.
Absolwentka stomatologii Warszawskiej Akademii Medycznej. Zajmuje się głównie stomatologią zachowawczą i estetyczną. Posiada wieloletnie doświadczenie w chirurgii i protetyce. Ceni sobie możliwość ciągłego rozwoju.
Praca jest jedną z jej pasji, co pomaga przeprowadzać profesjonalne leczenie w miłej i ciepłej atmosferze.
Płynnie posługuje się językiem angielskim i francuskim.
Prywatnie mama dwóch córek, miłośniczka podróży backpackerskich; na co dzień uprawia freeskate.
cennik
Gabinet stomatologiczny Warszawa — cennik
Szukają Państwo dobrego stomatologa w Warszawie? Zapraszamy do naszego gabinetu stomatologicznego w Warszawie! Oferujemy konkurencyjne ceny i szeroki zakres usług, od ortodoncji po stomatologię ogólną. Nasz zespół składa się z doświadczonych specjalistów, którzy zadbają o to, aby Państwo otrzymali najlepszą możliwą opiekę. Zaplanuj wizytę już dziś i przekonaj się, co możemy dla Ciebie zrobić!
Zachęcamy do zapoznania się z naszą pełną ofertą. Jeżeli poszukujesz dentysty w Ursusie, na Skoroszu, to gwarantujemy profesjonalne usługi, miłą atmosferę i konkurencyjne ceny. Zapraszamy do kontaktu.
| Znieczulenie | 30 zł |
| Wizyta adaptacyjna dziecka | 50 zł |
| Wypełnienie w zębie mlecznym | 130-160 zł |
| Wypełnienie kl V | 180 zł |
| Wypełnienie jednopowierzchniowe | 170-200 zł |
| Wypełnienie dwupowierzchniowe | 180-250 zł |
| Wypełnienie MOD | 300 zł |
| Odbudowa zęba | 200-350 zł |
| Lakowanie od 1 zęba | 70 zł |
| Rozpoczęcie + lekarstwa + Rlp | 150-200 zł |
| Dewitalizacja | 120 zł |
| Ząb 1 kanałowy (opracowanie kanału) | 120 zł |
| Ząb 2 kanałowy (opracowanie kanałów) | 220 zł |
| Ząb 3-4 kanałowy (opracowanie kanałów) | 330-440 zł |
Ponowne leczenie kanałowe (całkowity koszt bez Rlp + znieczulenia)
| Ząb 1 kanałowy (wypełnienie kanałów) | 400 zł |
| Ząb 2 kanałowy (wypełnienie kanałów) | 600-700 zł |
| Ząb 3-4 kanałowy (wypełnienie kanałów) | 900-1000 zł |
| Usunięcie złamanego narzędzia wkładu z kanału | 400 zł |
| Zamknięcie perforacji | 300 zł |
| Mikroskop | 150 zł |
| Opracowanie maszynowe | 100 zł |
| Wybielania lampą Byond | 1000 zł |
| Gabinetowe nakładkowe | 800 zł |
| Konsultacja chirurgiczna | 150 zł |
| Usunięcie zęba mlecznego | 120-150 zł |
| Usunięcie zęba stałego | 200-300 zł |
| Usunięcie zęba zatrzymanego | 400-500 zł |
| Resekcja | 400-600 zł |
| Korona porcelanowa na metalu | 900 zł |
| Korona pełnoceramiczna | 1800-2000 zł |
| Wkład metalowy | 450-550 zł |
| Proteza osiadająca całkowita | 1500 zł |
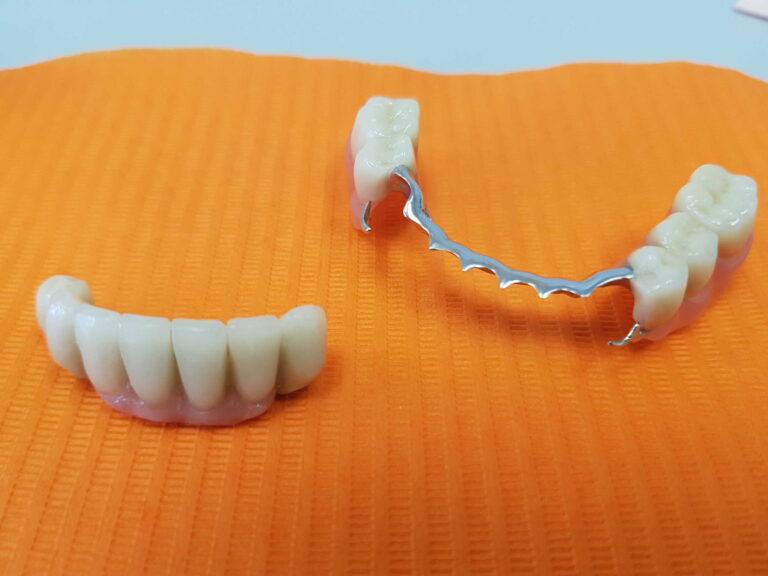
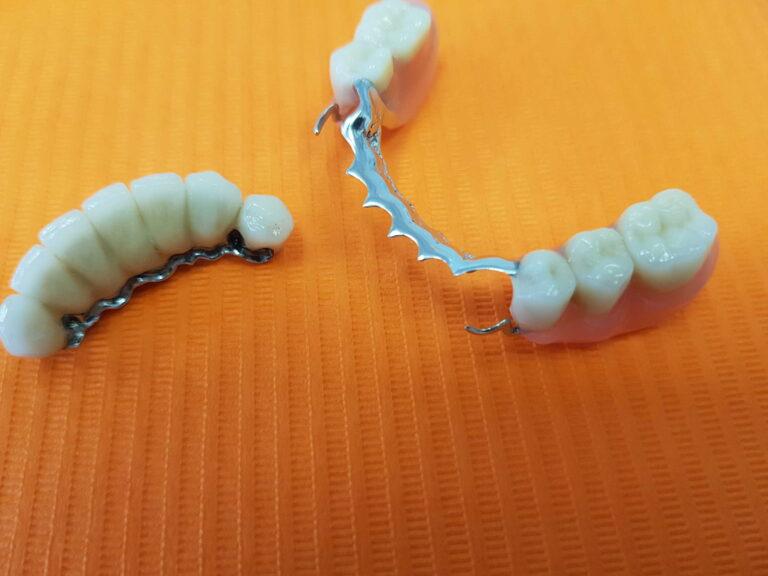
| Proteza szkieletowa | 1800 zł |
| Szynoproteza | 2000 zł |
| Plan leczenia | 200 zł |
| Konsultacja ortodontyczna | 200 zł |
| Aparat stały metalowy (1 łuk) | 2100 zł |
| Aparat samoligaturujący metalowy (1 łuk) | 2800 zł |
| Aparat samoligaturujący kosmetyczny (1 łuk) | 4500 zł |
| Aparat kosmetyczny (1 łuk) | 3500 zł |
| Aparat stały estetyczny | 2600 zł |
| Modele diagnostyczne | 200 zł |
| Aparat jednoszczękowy | 850 zł |
| Aparat dwuszczękowy | 1850 zł |
| Jeden zestaw CA | 1400 zł |
| Szyna termoformalna retencyjna | 500 zł |
| Trainer elastyczny | 600 zł |
| Płytka przedsionkowa | 300 zł |
| Wizyty kontrolne (1 łuk) | 180-250 zł |
| Wizyty kontrolne (2 łuki) | 250-350 zł |
| Awaria aparatu stałego | 250-350 zł |
| Demontaż aparatu stałego | 250 zł |
| Kontrola retencji | 150 zł |
| Łuk podniebienny | 950 zł |
| Aparaty rozszerzające | od 950 zł |
| Wizyta kontrolna z Hyrax lub maska twarzową | 150 zł |
| Maska Twarzowa | 650/850 zł |
| Płytka Schwarza | 950 zł |
| Wizyta kontrolna z aparatem zdejmowanym | 250 zł |
| Naprawa jednego aparatu zdejmowanego | 450 zł |
| Clear Aligner konsultacja | 200 zł |
| Analiza do aparatu Clear Aligner (1 łuk) | 450 zł |
| Clear Aligner (jeden etap leczenia) (1 łuk) | 1000 zł |
| Aparat retencyjny (1 łuk) | od 850 zł |
| Regulatory czynności | od 350 zł |
| Rozbudowa łuku zębowego za pomocą aparatu ruchomego bioblok (Ortotropia – specjalistyczne aparaty) |
1800 zł bioblok 1 1600 zł bioblok 2 3600 zł bioblok 3 |
| Wizyta kontrolna bioblok | 350 zł |
| Naprawa bioblok | od 490 zł |
| Skaling | 100 zł |
| Piaskowanie | 100 zł |
| Pakiet higienizacyjny skaling + piaskowanie + fluoryzacja | 280 zł |
| Skaling + piaskowanie | 250 zł |
| Implanty | 3000 zł |
| Konsultacja | 150 zł |
| Korona w przęśle mostu | 1000 zł |
| Korona całoceramiczna | 3500 zł |
| Korona porcelanowa na metalu | 2500 zł |
| Korona porcelanowa na metalu przykręcona | 3000 zł |
| Odsłonięcie implantu | 200 zł |
| Przeszczep kości | 4000 zł |
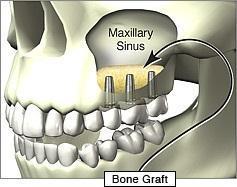
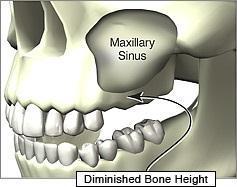
| Podniesienie dna zatoki szczękowej metoda otwarta | 4500 zł |
| Podniesienie dna zatoki szczękowej metoda zamknięta | 2000 zł |
| Rozszczepienie wyrostka | 2000 zł |
| Wypełnienie korony na implancie | 0 zł |
Czy każdą ósemkę należy usunąć?
Trzecie zęby trzonowe człowieka, czyli ósemki, zwane są potocznie zębami mądrości. Głównie dlatego, że najczęściej pojawiają się u osób między 16. a 25. rokiem życia. Są one dość problematyczne, ponieważ nie zawsze chcą się wyrżnąć, a ich wyrastaniu towarzyszy ból i opuchlizna dziąseł. Z uwagi na ich usytuowanie, często się psują, gdyż trudno utrzymać ich higienę. Z punktu widzenia ewolucji nie są one potrzebne człowiekowi, stąd wiele osób sądzi, że każdą ósemkę trzeba szybko usunąć. Kiedy ekstrakcja ósemki naprawdę jest konieczna? (więcej…)
Wybielanie zębów – rodzaje
Wiele osób marzy o śnieżnobiałym uśmiechu, jednak nieliczni mogą się cieszyć idealnymi zębami. Genetyka, a także wpływ kawy, herbaty czy papierosów powodują, że barwa zębów daleka jest od ideału. Rozwiązaniem tego problemu może być wybielanie zębów, które spowoduje, że będziemy się cieszyć wymarzonym efektem. (więcej…)
Jak zapobiegać próchnicy?
Próchnica to problem zdrowotny, który dotyczy ludzi w każdym wieku. Poważne zagrożenie stanowi przede wszystkim dla dzieci w wieku 5-6 lat, czyli w okresie pojawiania się zębów stałych, a także w wieku 12-14 lat, kiedy kończy się wymiana uzębienia. Tak naprawdę jednak zmiany próchnicowe mogą ujawniać się nawet u dzieci poniżej 3. roku życia. Próchnica nie omija również osób dorosłych. Okazuje się na tyle poważnym i powszechnym schorzeniem, że uznawana jest wręcz za chorobę cywilizacyjną. (więcej…)
Co szkodzi Twoim zębom ?
Często nie zdajemy sobie sprawy z tego, że nasze zęby każdego dnia narażone są na szereg różnorodnych czynników szkodliwych, które mogą prowadzić do chorób (np. próchnicy) lub uszkodzeń. Codzienne mycie zębów i regularne wizyty w gabinecie stomatologicznym to podstawa. Warto jednak dowiedzieć się, co jeszcze wpływa niekorzystnie na stan naszego uzębienia. (więcej…)
Agnieszka Dziankowska
Higienistka Stomatologiczna
Lek. Dent. Agnieszka Drożdżyńska

W 2017 roku ukończyła kierunek lekarsko-dentystyczny na Warszawskim Uniwersytecie Medycznym z wyróżnieniem za działalność naukową. Staż podyplomowy odbyła w Szpitalu Klinicznym Dzieciątka Jezus w Warszawie.
Od 2018 roku pracuje jako asystent w Zakładzie Stomatologii Zachowawczej WUM, gdzie prowadzi zajęcia kliniczne ze studentami. Autorka licznych prac naukowych między innymi w zakresie stomatologii zachowawczej, protetyki stomatologicznej oraz chirurgii czaszkowo-szczękowo-twarzowej. Finalista międzynarodowych konkursów w zakresie umiejętności praktycznych z odbudowy estetycznej m.in. Essentia Academic Excellence Contest 2018 – Leuven, Belgia oraz International Students Championship: XII Jules Allemand Trophy 2016-2017 „Anatomic and chromatic restoration of natural tooth following five dimensions of color’’.
Zajmuje się stomatologią zachowawczą z endodoncją, stomatologią estetyczną, chirurgią stomatologiczną oraz protetyką. Przyjmuje pacjentów również w języku angielskim. Cały czas rozwija swoje umiejętności, uczestnicząc w licznych kursach, konferencjach i szkoleniach. W wolnych chwilach podróżuje i żegluje.
Witamy na blogu Dr Pańczyk
Blog Dr Pańczyk (więcej…)
Lek. dent. Daniel Pełka
 W 2016r. ukończył Wydział Lekarsko- Dentystyczny na Warszawskim Uniwersytecie Medycznym. W lutym 2017r. rozpoczął specjalizację z Chirurgii Szczękowo- Twarzowej jako lekarz rezydent w Klinice Chirurgii Czaszkowo- Szczękowo- Twarzowej, Chirurgii Jamy Ustnej i Implantologi Szpitala Klinicznego Dzieciątka Jezus w Warszawie. Zajmuje się stomatologią zachowawczą, endodoncją, chirurgią i protetyką. Leczy zarówno dzieci jak i dorosłych. Nieustannie podnosi swoje kompetencje uczestnicząc w wielu kursach i szkoleniach w kraju i za granicą.
W 2016r. ukończył Wydział Lekarsko- Dentystyczny na Warszawskim Uniwersytecie Medycznym. W lutym 2017r. rozpoczął specjalizację z Chirurgii Szczękowo- Twarzowej jako lekarz rezydent w Klinice Chirurgii Czaszkowo- Szczękowo- Twarzowej, Chirurgii Jamy Ustnej i Implantologi Szpitala Klinicznego Dzieciątka Jezus w Warszawie. Zajmuje się stomatologią zachowawczą, endodoncją, chirurgią i protetyką. Leczy zarówno dzieci jak i dorosłych. Nieustannie podnosi swoje kompetencje uczestnicząc w wielu kursach i szkoleniach w kraju i za granicą.
Also speaks English.
Monika Tuszyńska

KOREKTA KSZTAŁTU UZĘBIENIA
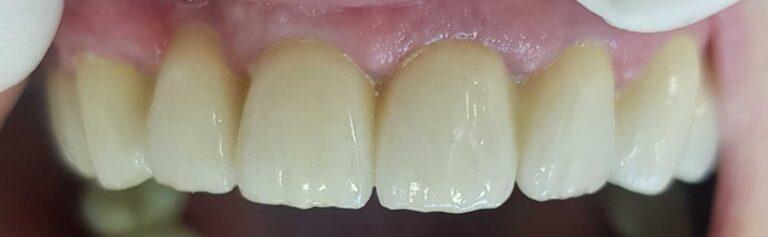
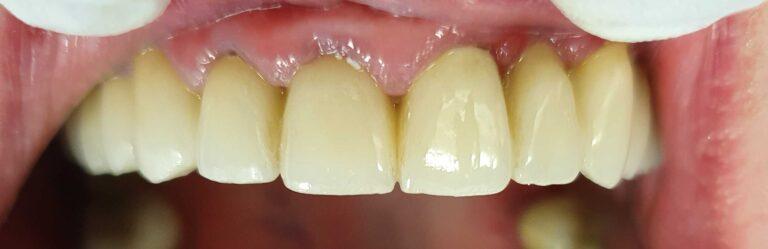
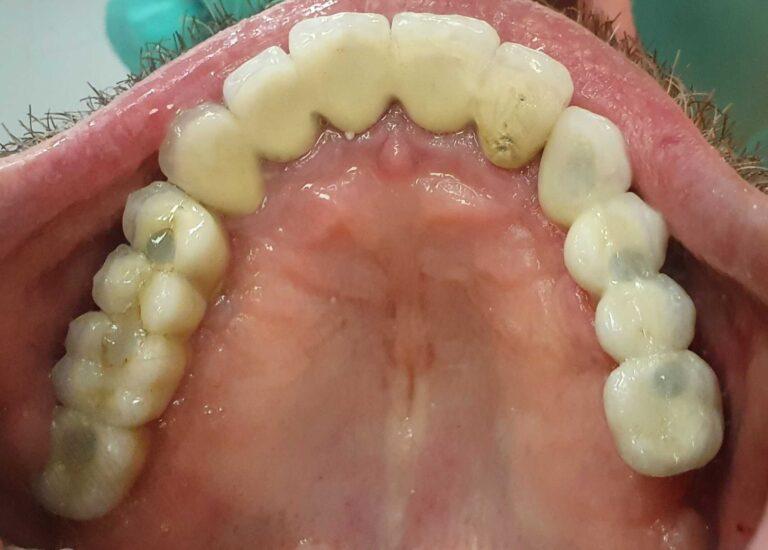
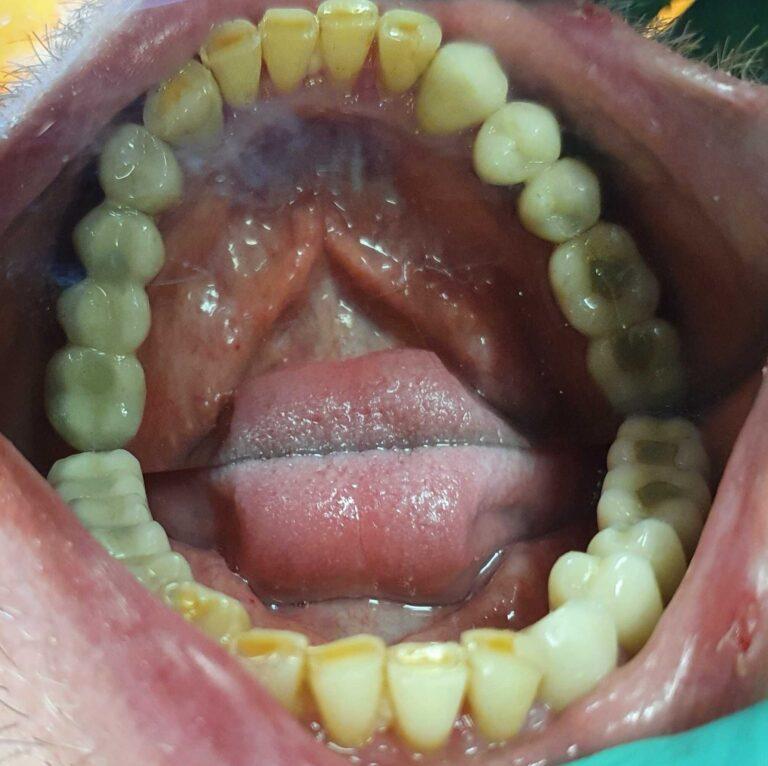
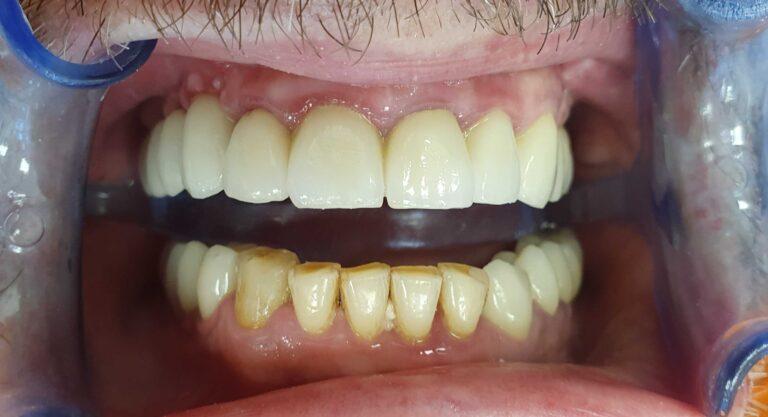
W gabinetach Stomatologia dr Pańczyk staramy się zapewnić pacjentom maksimum satysfakcji, przy jak najmniejszej integracji w budowę zęba. W sytuacji, gdy mamy do czynienia z ukruszonym, startym zębem, diastemą czy wrodzonymi ubytkami szkliwa, odbudowę przeprowadza się w oparciu o materiały kompozytowe. Dopiero, gdy efekt może okazać się mało satysfakcjonujący, wykorzystywane są licówki i korony. Dzięki takim zabiegom można całkowicie zmienić kolor, a także kształt zębów.
Materiały, z których są wykonane licówki i korony pełnoceramiczne gwarantują naturalny wygląd i pewność, że w każdym oświetleniu zachowają wszystkie właściwości naturalnych zębów. Przewodzą one światło, maskują przebarwienia oraz fluoryzują. Rozróżnienie między zębami naturalnymi, a tego typu uzupełnieniami jest prawie niemożliwe. Wraz z własnymi zębami pacjenta uzupełnienia te mogą stworzyć jednorodną, harmonijną i naturalną całość.
Korekty wypełnieniami komozytowymi – licówki kompozytowe
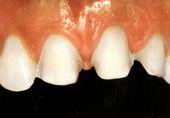 W celu poprawy estetyki całego zęba przedniego stosuje się licówki kompozytowe. Ich zaletą jest minimalne zeszlifowanie przedniej powierzchni zęba i bezpośrednie pokrycie materiałem światłoutwardzalnym, dzięki czemu wystarczy jedna wizyta, by poprawić estetykę zakwalifikowanego zęba. Należy jednak zaznaczyć, że licówki kompozytowe są podatne na przebarwienia i nie są tak trwałe jak licówki pełnoceramiczne. Są natomiast znacznie tańszym rozwiązaniem i idealne sprawdzają się przy małych wadach w uzębieniu, zachowując więcej naturalnej struktury zęba. Niestety przez to, że są mniej trwałe muszą być częściej wymieniane.
W celu poprawy estetyki całego zęba przedniego stosuje się licówki kompozytowe. Ich zaletą jest minimalne zeszlifowanie przedniej powierzchni zęba i bezpośrednie pokrycie materiałem światłoutwardzalnym, dzięki czemu wystarczy jedna wizyta, by poprawić estetykę zakwalifikowanego zęba. Należy jednak zaznaczyć, że licówki kompozytowe są podatne na przebarwienia i nie są tak trwałe jak licówki pełnoceramiczne. Są natomiast znacznie tańszym rozwiązaniem i idealne sprawdzają się przy małych wadach w uzębieniu, zachowując więcej naturalnej struktury zęba. Niestety przez to, że są mniej trwałe muszą być częściej wymieniane.
Protetyczna korekta kształtu zęba – licówki ceramiczne
Licówki ceramiczne to kolejny krok w procesie poprawy estetyki zębów. Stosowane są w przypadku silnych, rozległych przebarwień zębów opornych na systemy wybielające, starcia zębów czy silnego niedorozwoju szkliwa. Metoda ta zapewnia doskonały efekt estetyczny dzięki bardzo oszczędnemu opracowaniu szkliwa w przedniej części zęba i uzupełnieniu go następnie porcelanową „osłoną”.
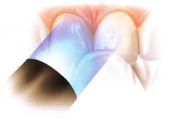 Obecnie, dzięki nowym rodzajom porcelany i systemów klejących, wskazania do wykonywania licówek porcelanowych bardzo się poszerzyły. Teraz licówką można pokryć nie tylko nieestetyczne powierzchnie zębów, ale także odbudować ponad połowę zęba co ma duże znaczenia dla pacjenta. Opracowanie zęba pod licówkę jest bowiem zawsze bardziej oszczędne niż pod koronę, co jest szczególnie korzystne przy zębach żywych. Jest to najpopularniejsza z technik stosowanych w stomatologii estetycznej.
Obecnie, dzięki nowym rodzajom porcelany i systemów klejących, wskazania do wykonywania licówek porcelanowych bardzo się poszerzyły. Teraz licówką można pokryć nie tylko nieestetyczne powierzchnie zębów, ale także odbudować ponad połowę zęba co ma duże znaczenia dla pacjenta. Opracowanie zęba pod licówkę jest bowiem zawsze bardziej oszczędne niż pod koronę, co jest szczególnie korzystne przy zębach żywych. Jest to najpopularniejsza z technik stosowanych w stomatologii estetycznej.
Ostatnie badania na grupie ponad 1400 pacjentów z licówkami porcelanowymi potwierdziły ich bardzo wysoką wytrzymałość, 10-letni okres trwałości w jamie ustnej ustalono aż w 93% przypadków. Oznacza to, że na 100 licówek porcelanowych po 10 latach od założenia aż 93 licówki są w optymalnym stanie i spełniają swoje funkcje. Jest to wynik znacznie lepszy niż np. w przypadku wypełnień materiałami kompozytowymi.
Korony protetyczne i inne uzupełnienia estetyczne to rozwiązanie, które znajduje zastosowanie w przypadku zębów osłabionych dużą ilością wypełnień lub innych sytuacjach uniemożliwiających założenie licówek. Przygotowanie zęba do zabezpieczenia koroną protetyczną wiąże się z koniecznością oszlifowania zęba w celu stworzenia miejsca dla tworzywa, z którego wykonywane jest uzupełnienie. Czytaj więcej.
Jak się zakłada licówki? – Przebieg leczenia
Wykonanie licówek pełnoceramicznych zazwyczaj zajmuje dwie wizyty oraz konsultacje w celu omówienia zabiegu z pacjentem. Aby uzyskać najlepszy efekt kosmetyczny, wszystkie licówki najlepiej jest wykonywać jednocześnie.
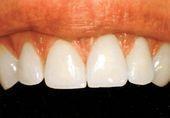 Pierwsza wizyta: Przygotowywanie zęba do licówki stomatolog rozpoczyna od doboru optymalnego koloru. Potem jest zeszlifowana około ½ milimetra szkliwa z powierzchni zęba co odpowiada grubości przyszłych licówek. Przed szlifowaniem pacjent podejmuje decyzje o konieczności zastosowania znieczulenia. Po oszlifowaniu stomatolog robi precyzyjny wycisk, który jest wysłany do laboratorium protetycznego. W czasie potrzebnym do ich wykonania pacjent ma zabezpieczone zęby licówkami czasowymi.
Pierwsza wizyta: Przygotowywanie zęba do licówki stomatolog rozpoczyna od doboru optymalnego koloru. Potem jest zeszlifowana około ½ milimetra szkliwa z powierzchni zęba co odpowiada grubości przyszłych licówek. Przed szlifowaniem pacjent podejmuje decyzje o konieczności zastosowania znieczulenia. Po oszlifowaniu stomatolog robi precyzyjny wycisk, który jest wysłany do laboratorium protetycznego. W czasie potrzebnym do ich wykonania pacjent ma zabezpieczone zęby licówkami czasowymi.
Druga wizyta: Przed zacementowaniem nowych licówek na stałe sprawdzany jest kolor i ich dopasowanie. Jeżeli wszytko jest w porządku, a pacjent akceptuje kolor i kształt, licówki są cementowane na stałe. Ostatni etap wiąże się z usunięciem nadmiarów cementu i sprawdzeniem zgryzu.
Przeciwskazania
Uzupełnienie to nie jest wskazane u osób z bruksizmem (często nieświadome patologiczne zgrzytanie i zaciskanie zębów podczas snu lub w sytuacjach stresogennych). Nie może być stosowane w przypadku występowania niektórych wady zgryzu oraz przy złej higienie jamy ustnej. Licówek nie wykonuje się też na zębach martwych, po leczeniu kanałowym, na zębach z dużymi wypełnieniami. W takiej sytuacji optymalnym rozwiązaniem są korony pełnoceramiczne
Zalecenia do stosowania licówek
- stemy (przerwy pomiędzy zębami) – najczęściej licówkami koryguje sie diastemę, czyli przerwę pomiędzy jedynkami.
- niedorozwój szkliwa i zębiny
- trudne do wybielenia przebarwienia zębów, również po leczeniu kanałowym
- w pourazowych odłamaniach brzegów zębów z niewielkim odsłonięciem zębiny
- zmiana długości koron
- zęby stożkowe (soplowe)
- nieestetyczne wypełnienia zębów przednich
- nieakceptowalny przez pacjenta kształt zębów przednich
| Przed | Po |
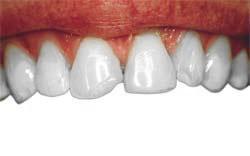 |
 |
WYBIELANIE ZĘBÓW MARTWYCH
Wybielanie wewnętrzne jest sposobem rozjaśniania koron zębów wcześniej leczonych kanałowo. Ząb przed wybielaniem wewnętrznym powinien być skontrolowany zdjęciem rtg by ustalić czy wypełnienie kanału (kanałów) jest dostateczne szczelne oraz czy w okolicy tego zęba nie toczy się stan zapalny. Prawidłowe wypełnienie kanału (kanałów) jest istotne, gdyż zapobiega penetracji środka wybielającego zakładanego do środka zęba wzdłuż kanału.
Czynniki, które mogą powodować zmianę zabarwienia korony zęba:
- materiał użyty do wypełnienia kanału korzeniowego
- uraz zęba
- zakażenie w kanale korzeniowym
- niedostateczne usunięcie resztek nerwu podczas poprzedniego leczenia kanałowego
- wypełnienie amalgamatowe
Wybielanie zębów po leczeniu kanałowym
Sukces wybielania wewnętrznego zależy od przyczyn zmiany zabarwienia korony zęba i jest indywidualny dla każdego przypadku. Wybielanie wewnętrzne polega na założeniu do środka zęba środka wybielającego, tak by działał on od strony źródła przebarwienia. Ilość wizyt, na których wymienia się wkładki wybielające jest zależna od stopnia i przyczyn przebarwienia. Zakończenie wybielania wewnętrznego następuje w przypadku osiągnięcia nieznacznie jaśniejszej korony zęba wybielanego od koron zębów sąsiednich. W ciągu następnych 2 tygodni występuje niewielkie ciemnienie zęba. Po tym czasie można wykonać ostateczną odbudowę zęba. Efekt wybielania jest trwały i nie wymaga powtarzania.
Ząb w trakcie wybielania wewnętrznego nie powinien boleć. Jeśli jednak tak się stanie pacjent powinien niezwłocznie zgłosić się do gabinetu.
Podczas leczenia kanałowego może wystąpić resorpcja wewnętrzna – proces zapalny prowadzący do niszczenia korzenia i korony zęba przez własny organizm. Proces niszczenia może się ujawnić po kilku latach od wybielania, dlatego ząb po wybielaniu wewnętrznym powinien pozostawać pod kontrolą radiologiczną (zdjęcia rtg). W przypadku gdy dziąsło wokół zęba wybielanego po pewnym czasie zmieni kolor lub kształt, pacjent powinien skontaktować się z lekarzem stomatologiem.
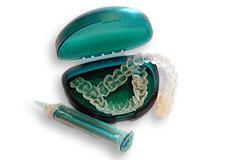
WYBIELANIE NAKŁADKOWE WARSZAWA
Systemy wybielania metodą nakładkową to skuteczna, bezbolesna i bezpieczna metoda wybielania zębów w warunkach domowych.
 Leczenie rozpoczyna się przygotowaniem we współpracy z pracownią protetyczną specjalnej nakładki na zęby (szyny). Następnie pacjent otrzymuje dodatkowo żel wybielający oraz jest szczegółowo informowany, w jaki sposób ma postępować.
Leczenie rozpoczyna się przygotowaniem we współpracy z pracownią protetyczną specjalnej nakładki na zęby (szyny). Następnie pacjent otrzymuje dodatkowo żel wybielający oraz jest szczegółowo informowany, w jaki sposób ma postępować.
Z badań naukowych wynika, iż nakładkowa metoda wybielania zębów jest bezpieczna dla pacjenta. Dzięki wydłużeniu procesu wybielania (ok.7 dni) nie dochodzi do osłabienia szkliwa, metoda ta również w dużym stopniu zmniejsza możliwość powstania nadwrażliwości zębów. Jeśli podczas kuracji dojdzie do zwiększonej reakcji zębów na bodźce termiczne (zimno lub ciepło), efekt ten można łatwo i szybko wyeliminować, stosując preparaty fluorkowe.
Nakładkowe wybielanie zębów w domu
W celu przeprowadzenia kuracji w domu należy:
- dokładnie umyć zęby
- wycisnąć ze strzykawki odpowiednią ilość preparatu (oznaczoną podziałką) i rozprowadzić w zagłębieniach szyny odpowiadających powierzchniom licowym zębów
- umieścić nakładkę na zębach i silnie docisnąć
- usunąć nadmiary żelu chusteczką higieniczną lub suchą szczoteczką – nosić nakładkę ok. 3 godzin w ciągu dnia lub przez całą noc; po zakończeniu każdego zabiegu zęby należy umyć pastą z fluorem, a szynę przepłukać letnią wodą.
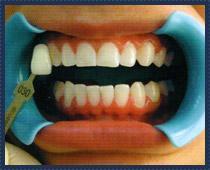
Nakładkowe wybielanie zębów — EFEKTY
Efekty nakładkowego wybielanie zębów są widoczne zazwyczaj już po pierwszej nocy. Jednak aby osiągnąć stabilny wynik, proces wybielania należy kontynuować przez 10-14 dni. Zazwyczaj zabieg nie wymaga powtarzania. Jeżeli jednak wystąpiłoby u pacjenta po jakimś czasie lekkie przyciemnienie zębów, to warto zastosować zabieg przypominający po 6-12 miesiącach, zakładając szynę z preparatem na 1-2 noce.
WYBIELANIE GABINETOWE – LAMPA BEYOND
 Wybielanie lampą BEYOND jest zabiegiem jednorazowy i trwa około 45 minut. Polega na nałożeniu specjalnego żelu wybielającego na powierzchnię zębów, a następnie aktywowanie go przez zimne niebieskie światło o wysokiej częstotliwości emitowane przez lampę BEYOND. Użycie niskiej temperatury, zimnego światła, eliminuje podrażnienie nerwów. Konstrukcja optyczna lampy gwarantuje, że szkodliwe światło podczerwone oraz nadfioletowe zostaje całkowicie wyeliminowane.
Wybielanie lampą BEYOND jest zabiegiem jednorazowy i trwa około 45 minut. Polega na nałożeniu specjalnego żelu wybielającego na powierzchnię zębów, a następnie aktywowanie go przez zimne niebieskie światło o wysokiej częstotliwości emitowane przez lampę BEYOND. Użycie niskiej temperatury, zimnego światła, eliminuje podrażnienie nerwów. Konstrukcja optyczna lampy gwarantuje, że szkodliwe światło podczerwone oraz nadfioletowe zostaje całkowicie wyeliminowane.
Efekt wybielania zębów lampą BEYOND
Efekt jest natychmiastowy. Środek wybielający zawierający nadtlenek wodoru i dwutlenek krzemu natychmiast utlenia całą powierzchnię 16-stu lub więcej zębów podczas jednego zabiegu przywracając im piękną biel.
Testy dowodzą, że rezultatem wybielania systemem BEYOND jest poprawa od 5 do 14 odcieni według skali VITA. Rezultaty są o 30% lepsze niż przy wybielaniu nocnym metodą nakładkową. System BEYOND jest uważany za najbezpieczniejszy i najbardziej efektywny sposób wybielania zębów z obecnie dostępnych na rynku.
WYBIELANIE ZĘBÓW
Pacjenci gabinetów zajmujących się stomatologią estetyczną bardzo często obawiają się, że wybielanie zębów zniszczy im szkliwo. Odpowiedź na tę wątpliwość brzmi: o ile szkliwo jest w dobrym stanie, taka usługa nie może mu zaszkodzić. Warto zapytać dentystę o stan jamy ustnej i to, czy w naszym wypadku zabieg ten jest wskazany, czy jednak powinniśmy z nim zaczekać jakiś czas. W przypadku uszkodzeń szkliwa wskazane jest, by skupić się najpierw na jego odbudowie – inaczej rozjaśnienie nie utrzyma się długo.
Dla zdrowego i pięknego wyglądu zębów najważniejsze jest dbanie o nie na co dzień. Dzięki skrupulatnej higienie wszelkie nowo powstałe osady i płytka bakteryjna są od razu usuwane. Jednak przez lata spożywania kolorowych pokarmów, picia kawy, herbaty czy palenia tytoniu, zęby zaczynają ciemnieć. Regularne mycie może usunąć część przebarwień, lecz te, które spenetrowały głęboko strukturę zęba są praktycznie niemożliwe do usunięcia przy użyciu szczoteczki i pasty. Można temu zaradzić stosując wybielenie zębów.
Profesjonalne wybielanie zębów w naszym gabinecie stomatologicznym w Warszawie
Wybielanie profesjonalne polega na wyzwoleniu prostych kontrolowanych procesów chemicznych w obrębie przebarwień, które wniknęły w strukturę zębów. Nasze zęby na skutek starzenia się i „złego traktowania” zbierają w swoje mikropory związki organiczne z kawy, herbaty, wina, coli, czerwonych i pomarańczowych soków itd. Działanie preparatami wybielającymi powoduje rozłożenie skomplikowanych związków organicznych na CO2 i H2O. Czyli chemicznie rzecz biorąc proces jest bezpieczny i przewidywalny. A kolor zębów staje się biały.
W ogromnej przewadze przypadków zęby można wybielać. Najlepszymi kandydatami do wybielania zębów są pacjenci z naturalnie ciemnymi zębami, z przebarwieniami od kawy, herbaty i papierosów lub zmianami pochodzenia genetycznego. Jednak żadna z metod wybielania nie daje gwarancji powodzenia w stu procentach. Zdarzają się przypadki bardzo silnych przebarwień opornych na działania środków wybielających np. rozległe przebarwienia poantybiotykowe. Nie są to jednak sytuacje bez wyjścia. Rozwiązaniem problemu są wtedy licówki ceramiczne lub korony protetyczne zapewniające doskonały efekt estetyczny.
Metody wybielania zębów
Wybielanie można wykonać za pomocą wybielającej nakładki na zęby, wykonywanej dla pacjenta, który w domu aplikuje na zęby specjalny żel na noc.
Inną możliwością jest wybielanie w gabinecie przez lekarza dentystę, która stwarza możliwość kontroli koloru i aplikację materiału wybielającego o mocniejszym i bardziej efektywnym działaniu.
Trzecim rodzajem wybielania jest wybielanie zębów martwych, związane z wcześniejszym przeprowadzeniem leczenia kanałowego i stosowaniu przez lekarza wkładki dozębowej z materiałem wybielającym.
Przed rozpoczęciem kuracji konieczne jest:
- oczyszczenie zębów z osadu i kamienia nazębnego;
- wypełnienie ubytków próchnicowych materiałem prowizorycznym;
- wymiana wypełnień nieszczelnych (materiał prowizoryczny);
- prawidłowy stan tkanek przyzębia.
Przeciwwskazania do wybielania zębów
- kobiety ciężarne i karmiące, gdyż nie przeprowadzono badań wpływu zabiegu związanego z wybielaniem na rozwijający się organizm;
- dzieci poniżej 14 roku życia,
- osoby z rozpoznaną alergią na nadtlenki i żywice
- osoby u których stwierdzono mocno popękane szkliwo, choroby przyzębia
- osoby noszące stały aparat ortodontyczny oraz w okresie 4-6 tygodni po jego zdjęciu.
Efekty uboczne wybielania zębów
- U osób z zębami wrażliwymi na bodźce w parę godzin po wybieleniu może wystąpić uczucie nadwrażliwości, które mija po kilku godzinach. Zwykle są to dolegliwości niewymagające interwencji lekarskiej. W razie większych dolegliwości można użyć preparatów znoszących nadwrażliwość pozabiegową, np. UltraEZ czy Tooth Mousse.
- Podrażnienie dziąseł przez preparat wybielający, jeżeli pacjent zbyt dużo go zaaplikuje do nakładki. Preparat zamiast kontaktować się z powierzchnią zęba wypływa na dziąsła i zalega tam przez wiele godzin. Takie przypadki zdarzają się niezwykle rzadko, a oparzone dziąsła goją się w ciągu 1-2 dni.
- Preparaty wybielające nie działają na wypełnienia kompozytowe oraz korony porcelanowe. Dlatego wymiana nieestetycznych wypełnień przed rozpoczęciem wybielania nie zawsze ma sens. W niektórych przypadkach wymiana wypełnienia jest dokonywana przed wybielaniem. Każdy przypadek jest traktowany indywidualnie i decyzję o kolejności zabiegów podejmuje lekarz. Najodpowiedniejszym momentem na dopasowanie wypełnień do nowego koloru zębów jest okres ok. 2 tygodni po zakończeniu wybielania i ustabilizowaniu się nowego koloru.
Wskazówki po zabiegu wybielania zębów
Wybielanie zębów powoduje ich odwodnienie. Ponowne ich nawodnienie następuje w ciągu kilku lub nawet kilkunastu dni. Razem z wodą do struktury zęba mogą przechodzić substancje barwiące z pożywienia. Dlatego nie zaleca się spożywania pokarmów przez kilka godzin po zabiegu, a w ciągu 2 tygodni stosowanie tzw. białej diety. W szczególności ograniczenie kawy, herbaty, czerwonego wina i innych kolorowych płynów. Za to zalecane jest używanie pasty Tooth Mousse zarówno przed i po zabiegu wybielania. Pasta ta może wzmocnić efekt wybielania, zmniejszy nadwrażliwość zębów i poprawi gospodarkę wapniową w zębie. Najważniejsze, aby przez pierwsze dni pić dużo wody mineralnej. Po wybieleniu zalecane jest przeprowadzenie fluoryzacji.
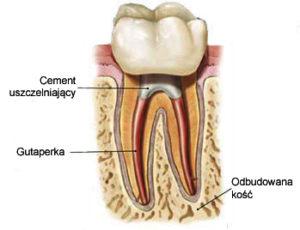
ENDODONCJA – LECZENIE KANAŁOWE
Stomatolog Warszawa — leczenie kanałowe
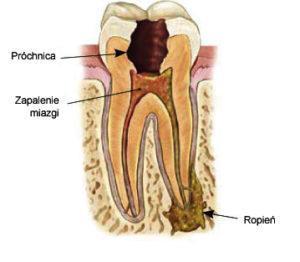
Pacjenci często stają przed niełatwym wyborem: czy będący przyczyną dolegliwości bólowych ząb usunąć pozbywając się problemu, czy też podjąć próbę zachowania zęba, mimo że decyzja ta może wymagać cierpliwości i poniesienia dodatkowych kosztów. W obliczu takiego dylematu warto pamiętać, iż ekstrakcja jest rozwiązaniem ostatecznym, po które sięgamy dopiero wtedy, gdy wyczerpały się inne możliwości leczenia. Zwłaszcza, że usunięty ząb i tak będzie trzeba zastąpić uzupełnieniem protetycznym, tak aby nie następowała degradacja zębów sąsiadujących z luką. Jednak nawet najlepsze uzupełnienie nie jest w stanie w pełni zastąpić naturalnego zęba. Prawidłowo wyleczony kanałowo ząb jest zawsze lepszym rozwiązaniem niż jego usunięcie. Leczenie kanałowe zęba to procedura czasochłonna wymagająca ponadprzeciętnych umiejętności operatora oraz nowoczesnego i kosztownego sprzętu. Prawidłowo wyleczony ząb pozostaje w jamie ustnej bardzo długo i nie daje żadnych objawów niepożądanych.
Leczenie kanałowe zęba na czym polega?
Leczenie kanałowe polega na dokładnym usunięciu i oczyszczeniu kanałów korzeniowych z zapalnie zmienionej, martwej lub zgorzelinowej miazgi (potocznie zwanej nerwem), a następnie szczelnym ich wypełnieniu materiałem biokompatybilnym. Dzięki najnowszym metodom i technikom, ząb z nawet dużymi zmianami okołowierzchołkowymi ma korzystne rokowania. Leczenie kanałowe kojarzone z wielkim bólem, obecnie całkowicie wyeliminowanym przez powszechne stosowanie znieczuleń, umożliwia zachowanie zębów, które do niedawna były skazane na usunięcie. Nowoczesna endodoncja, dzięki zaawansowanej technologii dąży do ograniczenia leczenia kanałowego, jeśli to tylko możliwe do jednej wizyty, ale w przypadku powikłań bakteryjnych koniecznych jest kilka wizyt. Zdarza się, że lekarz odracza stałe wypełnienie kanałów nawet o kilka tygodni, aby uniknąć konieczności ponownego rozplombowywania ich w przypadku nawrotu stanu zapalnego. Takie zagrożenie istnieje ze względu na liczne, bardzo cienkie kanaliki, w których bakterie mogą przetrwać pomimo poprawnie przeprowadzonego leczenia.
W związku z tym, lekarz czasami uprzedza pacjenta o braku stuprocentowej pewności co do efektu leczenia.
Aby leczenie kanałowe zakończyło się sukcesem sięgamy po najnowsze rozwiązania. Stosowane są nowoczesne ręczne i maszynowe narzędzia do opracowania kanałów, narzędzia do pomiaru długości kanału korzeniowego endometry oraz systemy do wypełniania kanałów. Prawidłowość przeprowadzenia zabiegu można ocenić natychmiast, wykonując zdjęcie rentgenowskie zęba w gabinetach Stomatologia dr Pańczyk, bez konieczności opuszczania gabinetu.
Zęby leczone kanałowo ciemnieją i są mniej wytrzymałe od zębów zdrowych. Przyczyną tego jest pozbawione ich miazgi zębowej – żywej części zęba, która odpowiada za kontakt zęba z resztą organizmu oraz pośredniczy w dostarczaniu tkankom zęba substancji odżywczych. Zatem ząb leczony kanałowo to ząb martwy, czego objawami i skutkami są właśnie ciemniejsza barwa, mniejsza wytrzymałość mechaniczna oraz brak reakcji na zmiany temperatury.
Etapy leczenia kanałowego
ETAP 1 leczenia kanałowego:Jeżeli po badaniu okazało się, że ząb wymaga leczenia kanałowego, oznacza to, że bakterie próchnicy pokonały i zniszczyły dwie warstwy ochronne zęba – szkliwo i zębinę. Dostały się do unerwionej i ukrwionej wewnętrznej części zęba – miazgi i korzeni, skąd wraz z krwią przenikają do krwioobiegu i krążą po całym organizmie. Ta niebezpieczna dla zęba i negatywnie wpływająca na inne nasze organy, jak serce, stawy, sytuacja wymaga niezwłocznego podjęcia leczenia. Na tym etapie lekarz wykonuje zdjęcie rtg i na jego podstawie określa liczbę korzeni, ich przebieg oraz kształt. Ocenia także stan kości wokół wierzchołków korzeni, ponieważ bakterie obecne w korzeniu przez dłuższy czas mogły zacząć niszczyć także kość.
ETAP 2 leczenia kanałowego: Lekarz usuwa zakażoną przez bakterie tkankę korony zęba i określa miejsca, w których dostaje się do wnętrza każdego korzenia. W zębach trzonowych najczęściej są 3 korzenie ( czasami więcej ), z chwilą przeniknięcia bakterii do wnętrza zęba zostaje zakażony każdy z nich i wymaga oddzielnego procesu leczenia. Następnie lekarz za pomocą specjalistycznych narzędzi usuwa zainfekowane tkanki z wnętrza wszystkich korzeni danego zęba.
ETAP 3 leczenia kanałowego: Po usunięciu zakażonej tkanki lekarz za pomocą specjalistycznych pilników oczyszcza ścianki wewnętrzne korzeni, w które wniknęły bakterie. Aby osiągnąć długotrwały sukces leczenia, bardzo ważne są dwa procesy:
- Usunięcie możliwie największej ilości bakterii z wewnętrznych struktur korzenia.
- Dojście pilnikiem do samego wierzchołka korzenia.
Często trudność sprawia pokonanie dużego zakrzywienia korzenia, które utrudnia, a czasem uniemożliwia, wprowadzenie tam nawet najbardziej elastycznego pilnika. Długość korzenia i położenie wierzchołka lekarz określa za pomocą elektronicznego pomiaru przy użyciu endometru oraz zdjęcia rtg wykonanego z narzędziem.
Oczyszczone korzenie zęba lekarz poddaje dezynfekcji chemicznej, której celem jest unicestwienie nieusuniętych mechanicznie bakterii i wypłukanie ich z wnętrza korzenia.
Po gruntownym oczyszczeniu i odkażeniu kanały korzeniowe są szczelnie wypełniane za pomocą specjalnej metody kondensacji gutaperki. Te metody gwarantują najwyższą szczelność wypełnienia kanału. Po wypełnieniu kanałów wykonywane jest kontrolne zdjęcie rtg.
Ostatnim etapem leczenia kanałowego jest trwała odbudowa korony zęba. Najczęściej konieczna jest całkowita odbudowa zęba za pomocą wkładu koronowo-korzeniowego i korony protetycznej.
PO ZABIEGU leczenia kanałowego
Wiele zabiegów endodontycznych jest wykonywanych w znieczuleniu miejscowym i większość pacjentów nie zgłasza dyskomfortu podczas zabiegu. Natomiast bezpośrednio po zabiegu i przez kilka kolejnych dni ząb może być bardziej wrażliwy. Dolegliwości można złagodzić ogólnodostępnymi lub specjalistycznymi środkami przeciwbólowymi.
Nie powinno się gryźć ani przeżuwać twardych rzeczy po stronie, która była leczona endodontycznie, aż do czasu kiedy korona zęba będzie odbudowana. Nie odbudowany ząb jest podatny na pęknięcia i powinien być odbudowany możliwie jak najszybciej. Poza tym ząb leczony kanałowo trzeba pielęgnować tak samo jak pozostałe zęby czyli stosować odpowiednią higienę jamy ustnej poprzez codzienne szczotkowanie, nitkowanie przestrzeni międzyzębowych, regularne przeglądy i profesjonalne czyszczenia.
Większość zębów leczonych endodontycznie przetrwa tak długo jak zęby naturalne. W niewielu przypadkach ząb który był leczony kanałowo nie goi się albo ból postępuje. Czasem, ból lub ponowne zakażenie zęba może nastąpić po miesiącach, a nawet latach po udanym leczeniu. W takich przypadkach rewizja leczenia czyli powtórne leczenie kanałowe może uratować ząb.
Powtórne zakażenie wyleczonego już kanałowo zęba może być spowodowane przez nowy uraz, głęboką próchnicę, pęknięte lub nieszczelne wypełnienie.
Niedokładnie przeleczone kanałowo zęby są przyczyną obecności zmian zapalnych w obrębie otaczającej je kości, a w konsekwencji dochodzi do jej zniszczenia, co nie zawsze jest odczuwane przez pacjenta. Niestety dopiero zaostrzenie stanu zapalnego i ogromny ból zmusza do odwiedzenia gabinetu stomatologicznego. Dlatego czasem zdarza się, że zęby wcześniej leczone kanałowo wymagają ponownego leczenia. Po powtórnym dokładnym opracowaniu kanałów i szczelnym ich wypełnieniu zmiany wokół wierzchołka korzeni w kości cofają się co widać na zdjęciu rtg po pół roku od zakończenia leczenia.
ONLAY I INLAY
Uzupełnienie inlay/onlay co to jest?
W dużych ubytkach, także w bocznych zębach leczonych kanałowo (które jeszcze nie kwalifikują się do leczenia protetycznego za pomocą wkładu i korony), wykorzystuje się wkłady onlay lub inlay, pod które preparuje się całą powierzchnię żującą zęba. Technikę tą stosuje się przy dużych ubytkach, najczęściej na zębach trzonowych i przedtrzonowych. Podstawową zaletą tych wypełnień jest stabilność kształtu, odporność na ścieranie i duża szczelność. Ich wykonanie jest wieloetapowe i wymaga współpracy pracowni protetycznej, co czyni je stosunkowo drogimi. Wadą tych wypełnień jest konieczność usunięcia większej ilości zdrowej tkanki, niż w przypadku uzupełnienia kompozytem lub amalgamatem.
Uzupełnienie inlay/onlay — wskazanie do użycia
Wskazaniem do ich zastosowania jest odbudowa miejsc stycznych z zębem sąsiednim, szczególnie jeśli tkanki za głęboko zostały zniszczone przez próchnicę. Zabieg jest bezbolesny, ponieważ wykonywany jest w znieczuleniu miejscowym. Lekarz opracowuje ząb, pobiera wycisk celem wykonania modelu, na którym w laboratorium protetycznym zostanie wykonany wkład. Opracowany ząb zostaje zabezpieczony opatrunkiem tymczasowym do następnej wizyty. Gotowe wkłady łączone są za pomocą żywic adhezyjnych z tkankami zęba. Zapewnia to szczelność, bo eliminujemy efekt skurczu polimerowego, który istnieje podczas wykonywania wypełnienia metodą gabinetową.
Techniki nie stosuje się jeśli ząb jest po leczeniu endodontycznym, w takim przypadku lepiej wykonać wkład koronowo-korzeniowy oraz koronę.
W naszych gabinetach w Warszawie stosujemy poniższe rodzaje wkładów onlay i inlay:
-
Onlay/inlay kompozytowy –
kompozyt stosowany do tego typu uzupełnień jest tym samym światłoutwardzalnym materiałem który stosujemy w gabinecie. Jest to materiał cechujący się dużą wytrzymałością i estetycznością. Daje też duże możliwości dobrania koloru wypełnienia do koloru tkanek zęba.
-
Onlay/inlay porcelanowy –
daje jeszcze lepszy efekt estetyczny (porcelanę cechuje stabilność koloru, wysoki stopień transparencji) i jeszcze dłuższy czas użytkowania (duża odporność na ścieranie i wysoka wytrzymałość). Brak odkładania się na nim płytki bakteryjnej – to kolejny atut tego materiału. Wkłady (nakłady) porcelanowe to obecnie najnowocześniejsze rozwiązanie. Porcelana odlewana lub tłoczona pod ciśnieniem w laboratorium, pozwala na prawie idealne odtworzenie anatomicznego kształtu zęba oraz jego punktów stycznych.
-
Onlay/inlay złoty –
jest to jedno z najlepszych rozwiązań w przypadku dużych ubytków w zębach. Złoto jest to materiał nie powodujący uczuleń i bardzo wytrzymały. Ścieralność tych uzupełnień jest zbliżona do ścieralności szkliwa naszych zębów. Jest idealnym materiałem do wykorzystywania w jamie ustnej, ponieważ prace ze złota zapobiegają powstawaniu próchnicy wtórnej – mają działanie bakteriostatyczne. Jedyną niekorzystną cechą jest kolor odbudowy i dlatego też najczęściej stosuje się ją w górnych zębach trzonowych.
Uzupełnienia ze złota i porcelany są najlepszymi obecnie stosowanymi wypełnieniami. Pod względem estetycznym bezkonkurencyjne są odbudowy porcelanowe jednak uzupełnienia ze złota są dużo trwalsze. Uzupełnienia porcelanowe mogą pękać czego nie stwierdza się nawet po długim czasie użytkowania złota.
-
Onlay/inlay wykonany metodą galwanoformingu –
Uzupełnienia tego typu cechują się idealnym dopasowaniem do tkanek zęba. Wewnętrzna powierzchnia wkładu wykonana jest z czystego chemicznie złota (min.99,7% – 99,9%) o grubości od 0,2 do 0,4 mm natomiast powierzchnia zewnętrzna jest pokryta porcelaną.
PROFILAKTYKA PRÓCHNICY U DZIECI
Profilaktykę należy rozpocząć w chwili pojawienia się pierwszego zęba. Rodzice powinni myć zęby, aż do 6 roku życia, stopniowo wprowadzając dziecko do samodzielnej higieny. Do mycia zębów mlecznych zaleca się stosowanie past dla dzieci o obniżonej zawartości fluoru (poniżej 500 ppm) ze względu na to, że duża część pasty jest połykana.
W przypadku gdy w zębach mlecznych nie stwierdza się ognisk próchnicy, wskazane jest raz na 6 miesięcy zabezpieczenie zębów preparatem fluorowym przeznaczonym specjalnie dla maluchów. Ponieważ jest to zabieg absolutnie bezbolesny może być dla dziecka początkiem przygody z gabinetem stomatologicznym. Jeżeli jednak stwierdzi się próchnicę, należy w pierwszej kolejności wyleczyć zęby, a zabieg fluoryzacji powtarzać co 3 miesiące
Zapobieganie próchnicy u dzieci
Dwa podstawowe zabiegi profilaktyczne to fluoryzacja i lakowanie.
Fluoryzacja – zabieg fluoryzacji polega na pędzlowaniu, wcieraniu w zęby roztworów, żeli i lakierów fluorkowych lub nanoszeniu na powierzchnię zębów specjalnej pianki. Fluor uwalniany ze stosowanych preparatów wbudowuje się w szkliwo wzmacniając jego strukturę i czyni go bardzo odpornym na działanie kwasów płytki nazębnej.
Lakowanie – zabieg profilaktyczny, które polega na zabezpieczeniu specjalnymi żywicami miejsc (szczególnie bruzd w zębach przedtrzonowych i trzonowych) podatnych na próchnicę.
APARATY RUCHOME
 Aparat ruchomy stosuje się głównie u dzieci, szczególnie między 4 a 12 rokiem życia, przed wymianą zębów mlecznych na stałe. Noszony jest on przeważnie kilkanaście godzin na dobę. Zbudowany jest z akrylowej płytki oraz pętli wykonanych z drutu, dopasowanych do zębów. Aparaty ruchome zastosowane w odpowiednim momencie mogą dać doskonałe rezultaty leczenia ortodontycznego. Aby oczekiwać pozytywnych wyników leczenia dziecko musi przestrzegać obowiązujących zasad stosowania aparatów ruchomych: czasu noszenia i sposobu korzystania z aparatu. Ich skuteczność jest niższa niż aparatów stałych, jednak są one łatwiejsze do zaakceptowania przez pacjenta, ponieważ jest możliwość zdjęcia aparatu. Wypadanie mlecznych ząbków i wyrastanie ich stałych następców, to bardzo dobry moment na odbycie konsultacji, jeśli dziecko wcześniej nie było u ortodonty
Aparat ruchomy stosuje się głównie u dzieci, szczególnie między 4 a 12 rokiem życia, przed wymianą zębów mlecznych na stałe. Noszony jest on przeważnie kilkanaście godzin na dobę. Zbudowany jest z akrylowej płytki oraz pętli wykonanych z drutu, dopasowanych do zębów. Aparaty ruchome zastosowane w odpowiednim momencie mogą dać doskonałe rezultaty leczenia ortodontycznego. Aby oczekiwać pozytywnych wyników leczenia dziecko musi przestrzegać obowiązujących zasad stosowania aparatów ruchomych: czasu noszenia i sposobu korzystania z aparatu. Ich skuteczność jest niższa niż aparatów stałych, jednak są one łatwiejsze do zaakceptowania przez pacjenta, ponieważ jest możliwość zdjęcia aparatu. Wypadanie mlecznych ząbków i wyrastanie ich stałych następców, to bardzo dobry moment na odbycie konsultacji, jeśli dziecko wcześniej nie było u ortodonty
Aparaty ortodontyczne ruchome – budowa i działanie
Aparaty ruchome wykonane są z akrylowej płytki oraz pętli wykonanych z drutu, dopasowanych do zębów. Obecnie istnieje szeroki wybór kolorystyczny akrylowej części aparatu ortodontycznego. Jeśli chodzi o metalowe części, ich ułożenie zależy od efektów, które mają spowodować. Może to być poszerzenie łuku zębowego, przesunięcie zęba wzdłuż łuku zębowego, lub przechylenie zęba w odpowiednim kierunku. Aparaty ortoontyczne ruchome zastosowane w odpowiednim momencie mogą dać doskonałe rezultaty leczenia ortodontycznego, jednak aby zaobserwować pozytywne wyniki leczenia, dziecko musi przestrzegać obowiązujących zasad stosowania aparatów ruchomych: czasu noszenia i sposobu korzystania z aparatu.
Aparat ruchomy Warszawa – skuteczność
Aparaty ruchome mają wiele zalet, które warunkują ich niesłabnącą popularność, w szczególności wśród małych pacjentów. Przede wszystkim są proste w obsłudze i łatwo zadbać o ich odpowiednią higienę. Zdecydowaną zaletą jest również łatwa dostępność oraz refundacja NFZ. W porównaniu do aparatów stałych są one również zdecydowanie tańsze. Aparaty ortodontyczne ruchome zabezpieczają również przed zastosowaniem zbyt dużej siły nacisku na zęby, ponieważ regulacja metalowych elementów jest łatwiejsza, niż w przypadku stałych aparatów na zęby. Skuteczność aparatów ruchomych jest niższa niż aparatów stałych, jednak są one łatwiejsze do zaakceptowania przez pacjenta, ponieważ umożliwiają ściągnięcie aparatu na pewien okres czasu.
Wypadanie mlecznych ząbków i wyrastanie ich stałych następców, to bardzo dobry moment na odbycie konsultacji, jeśli dziecko wcześniej nie było u ortodonty. Jeśli Twoje dziecko znajduje się teraz w tym momencie, zachęcamy do kontaktu i umówienia się na wizytę u ortodonty w naszej placówce.
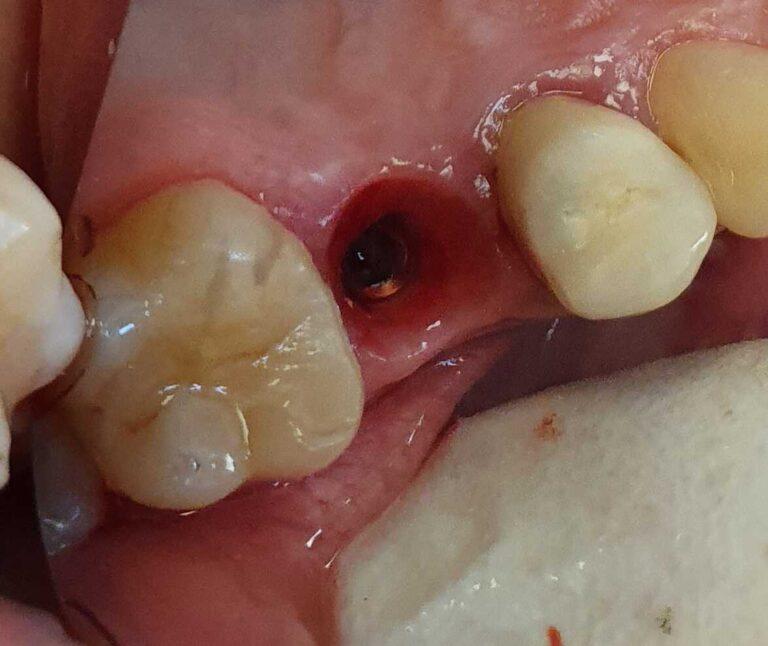
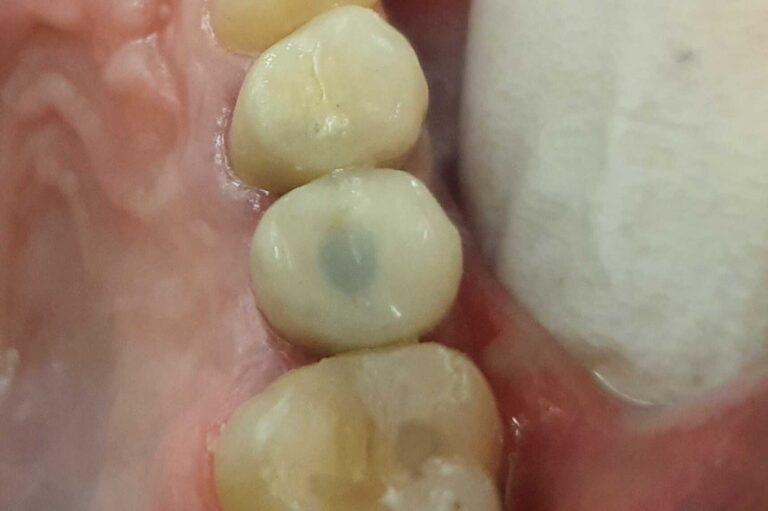
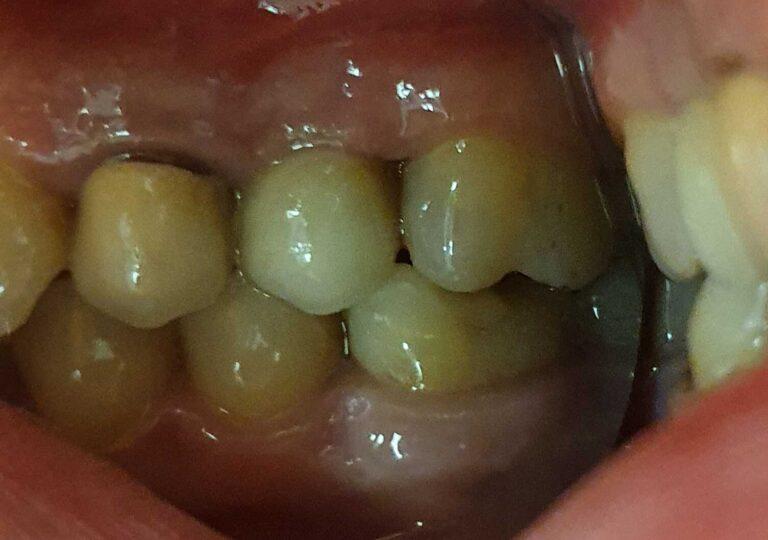
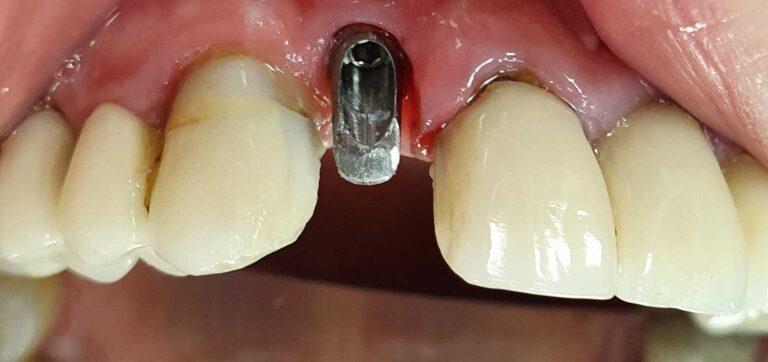
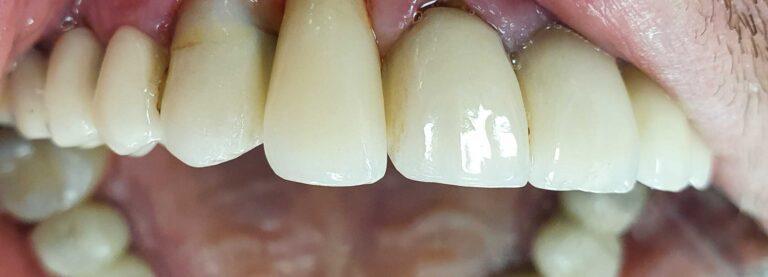
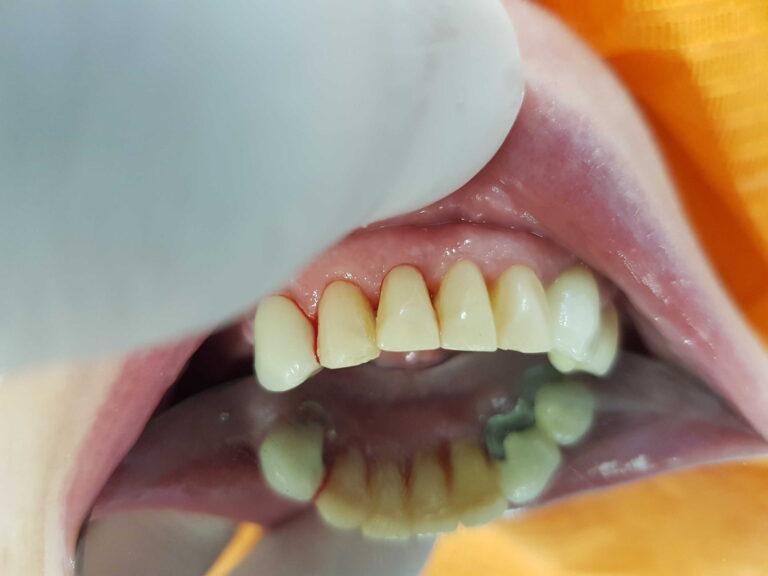
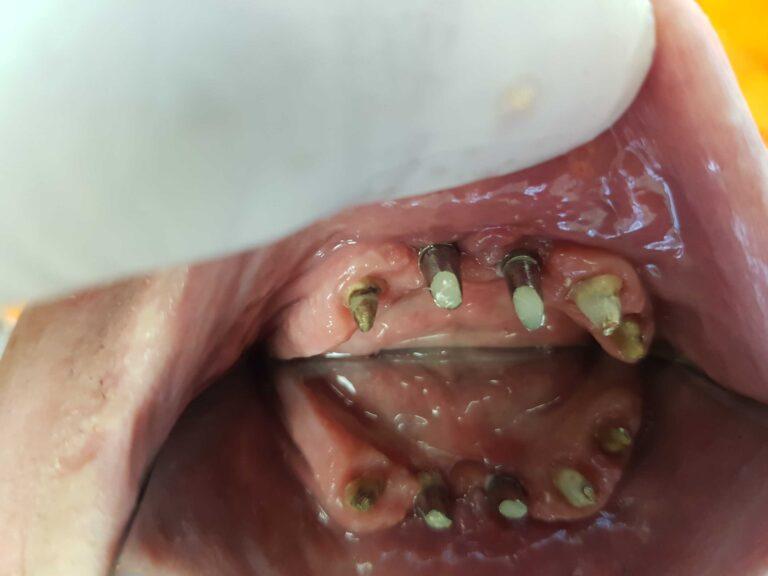
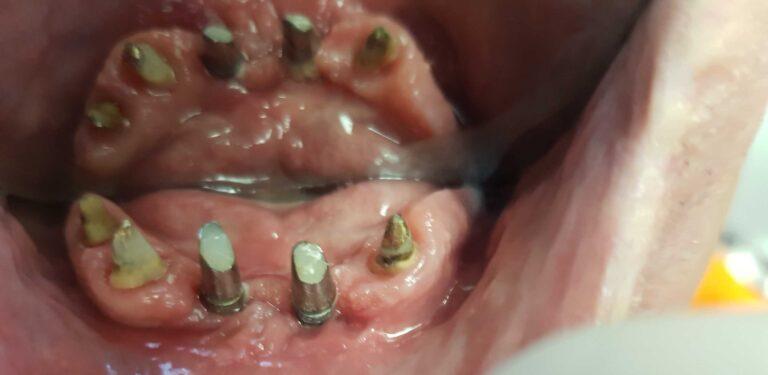
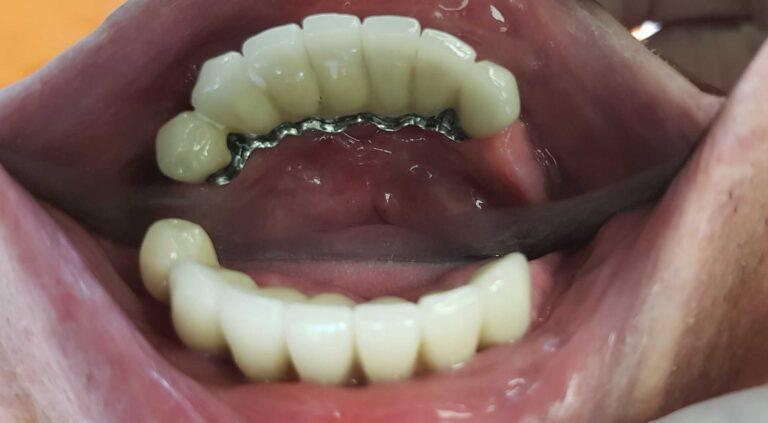
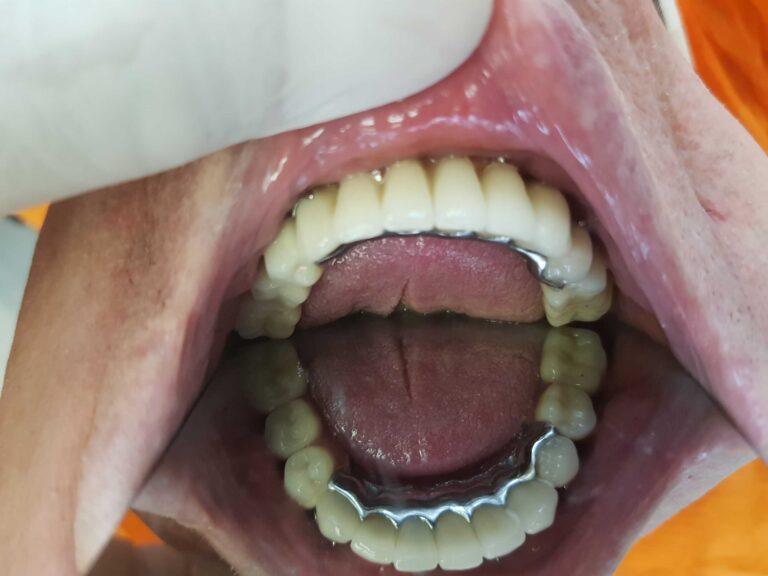
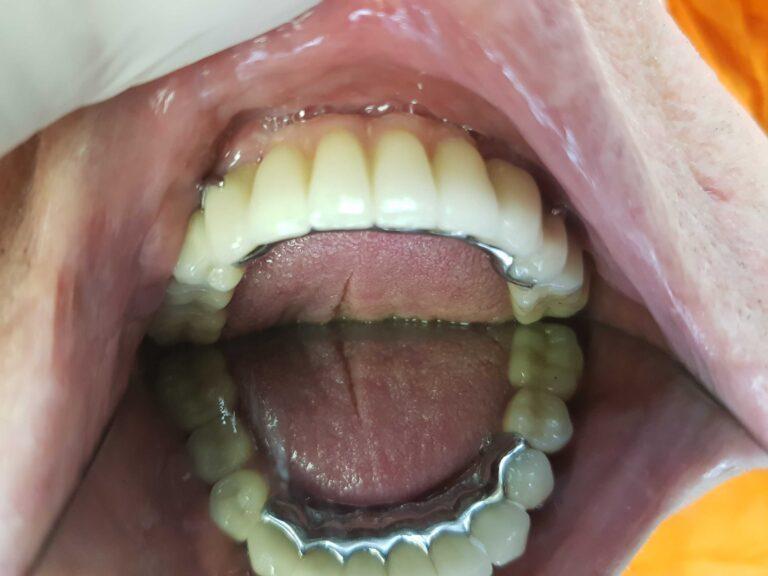
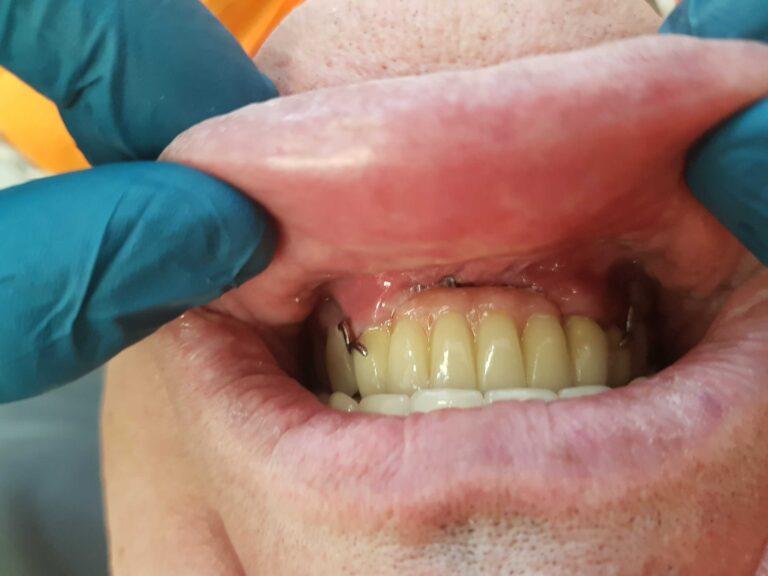
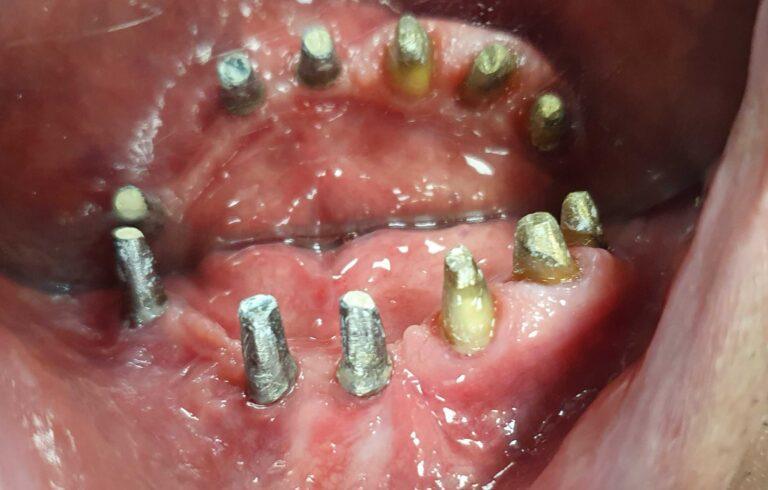
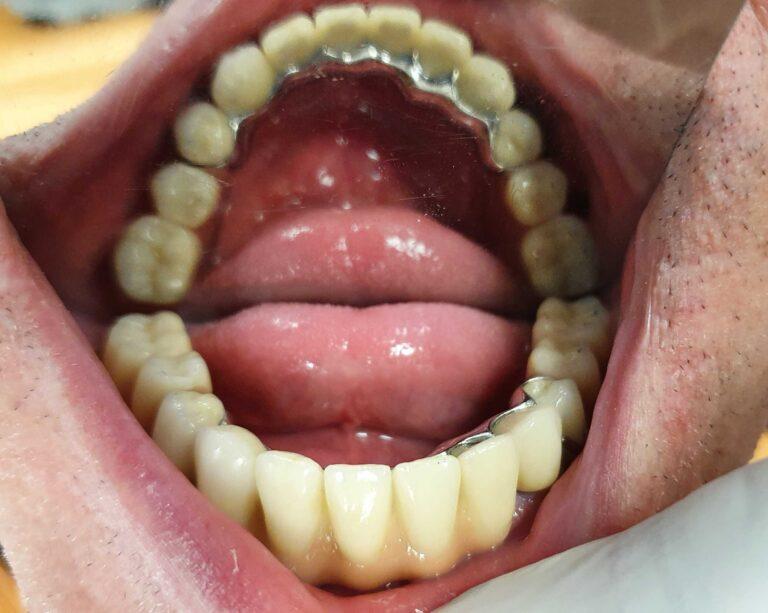
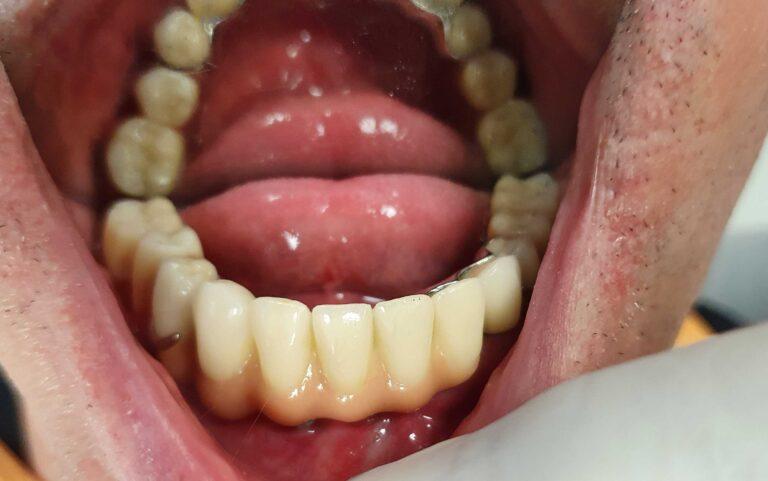
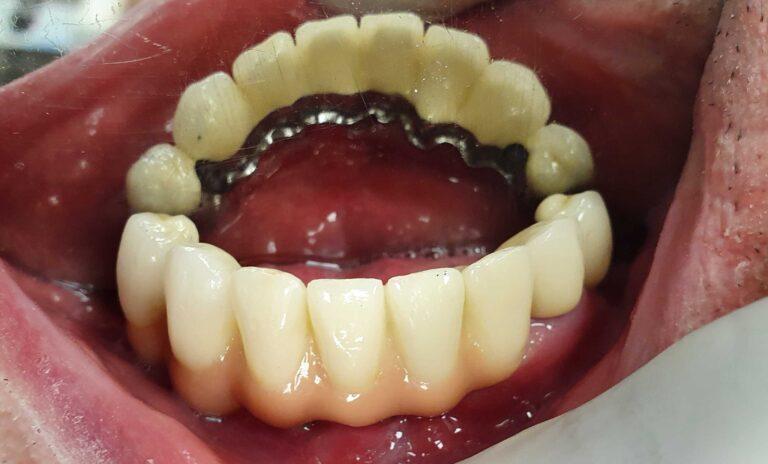
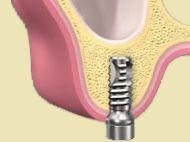
PROTETYKA NA IMPLANTACH
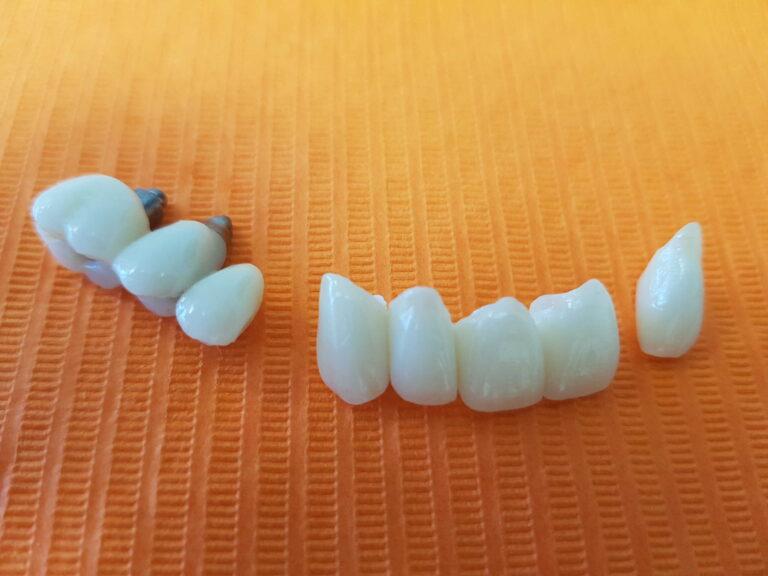
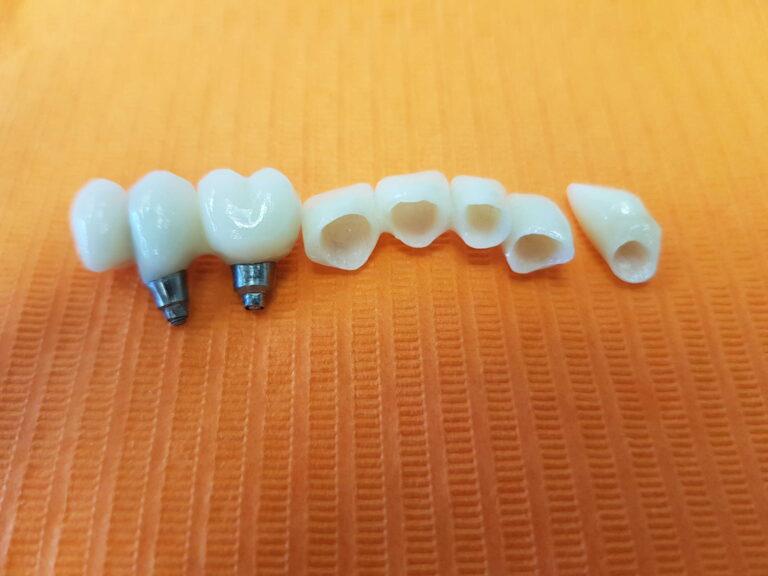
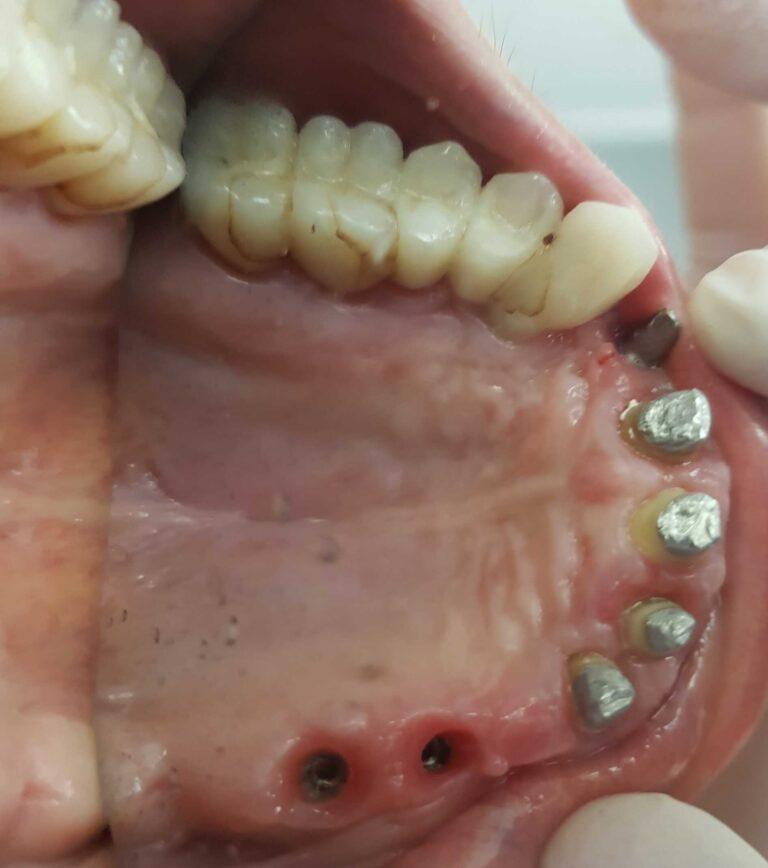
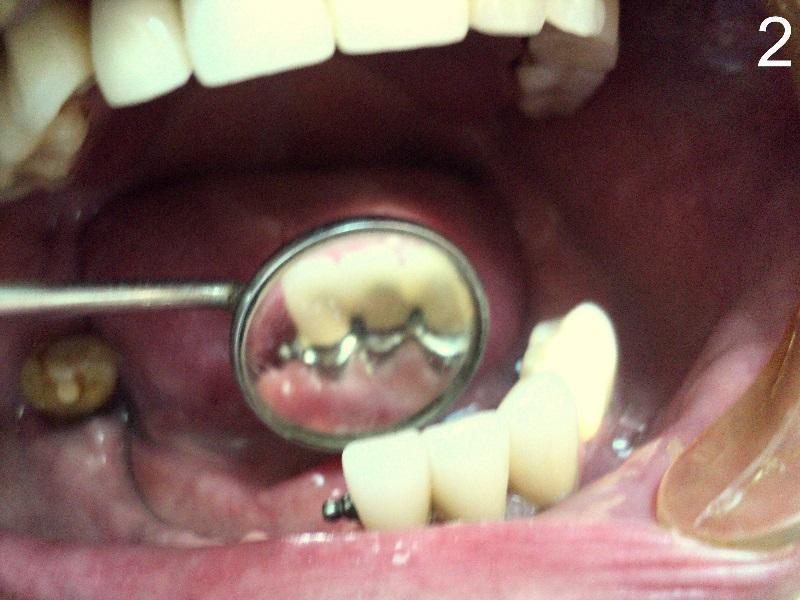
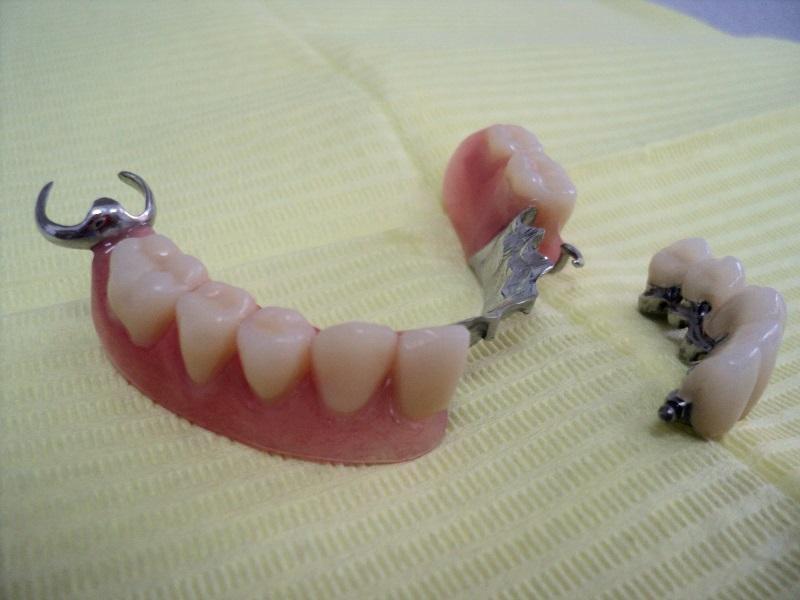
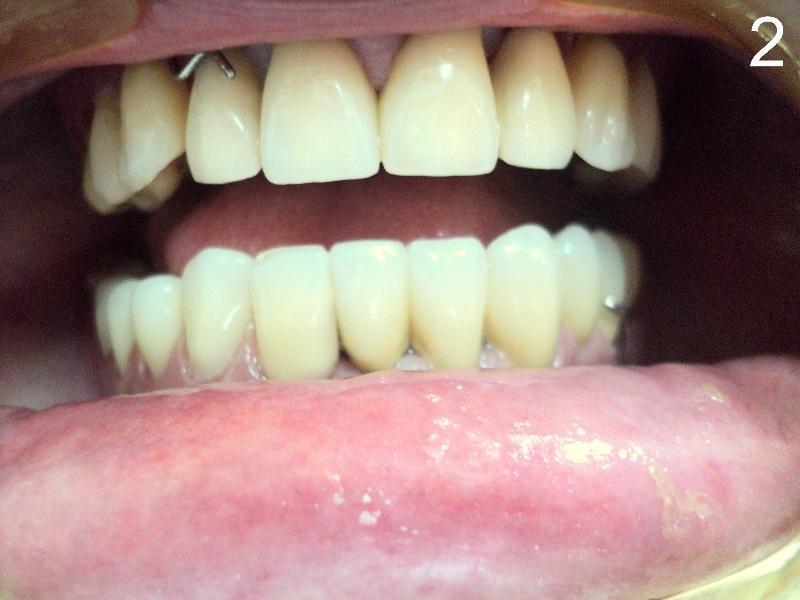
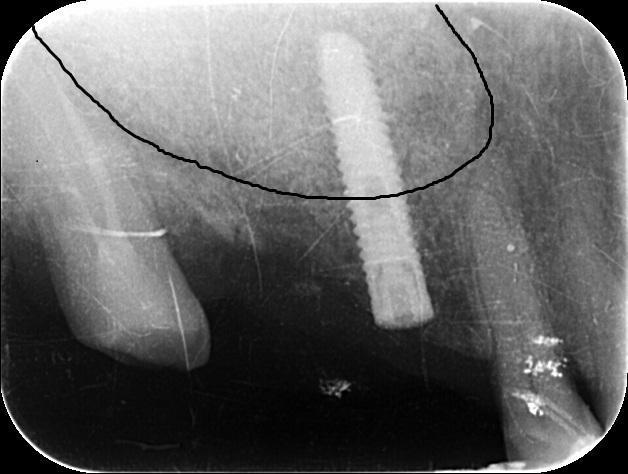
Implantoprotetyka stomatologiczna zajmuje się odbudową uzębienia na implantach. Pozwala ona na osiągnięcie trwałego efektu estetycznego i na poprawę zaburzonego funkcjonowania narządu żucia.
Leczenie implantoprotetyczne umożliwia odbudowanie braku pojedynczego zęba lub zębów za pomocą koron umocowanych na implantach. W gabinetach Stomatologia dr Pańczyk wykonujemy uzupełnienia za pomocą koron protetycznych, mostów protetycznych lub protez typu overdenture.
Sposób dbania o higienę uzupełnień protetycznych na implantach nie różni się od sposobu utrzymywania higieny własnych zębów. W przypadku uszkodzenia korony na implancie zawsze może zostać ona ściągnięta, a na jej miejsce można wykonać nową koronę. Nie wpływa to na trwałość implantu.
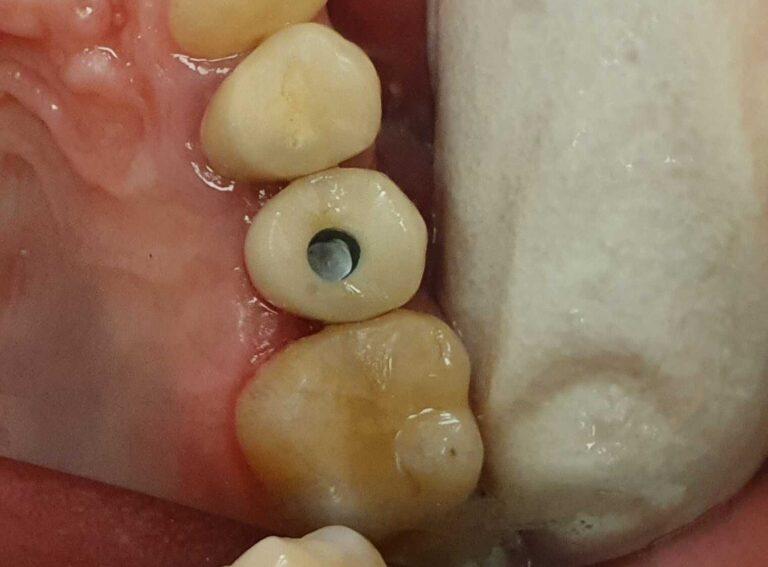
Korony protetyczne na implantach
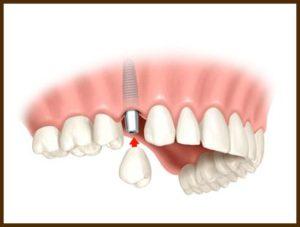 Leczenie takie jest najczęściej stosowanym leczeniem implantologicznym. Jego główną zaletą w porównaniu do metody alternatywnej czyli odbudowy braku zęba za pomocą mostu protetycznego jest brak konieczności szlifowania sąsiednich zdrowych zębów pacjenta.
Leczenie takie jest najczęściej stosowanym leczeniem implantologicznym. Jego główną zaletą w porównaniu do metody alternatywnej czyli odbudowy braku zęba za pomocą mostu protetycznego jest brak konieczności szlifowania sąsiednich zdrowych zębów pacjenta.
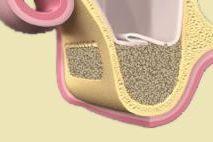
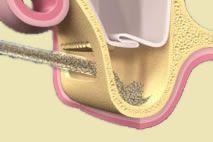
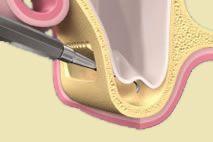
Aby wykonać koronę protetyczną trwale połączoną z implantem, po zainstalowaniu śruby gojącej, przeprowadzane są następujące procedury:
1 ETAP: Po upływie 14 dni od momentu założenia śrub gojących dziąsło jest już wygojone, lekarz stomatolog odkręca śruby gojące i przykręca do implantu tzw. transfery wyciskowe, ich zadaniem jest dokładne określenie pozycji implantu w przyszłym modelu odlewanym przez technika, po umieszczeniu transferów lekarz pobiera wyciski.
2 ETAP: Technik protetyczny odlewa w laboratorium model i umieszcza w nim analogi implantów. Następnie na tak przygotowanym modelu przykręca łączniki protetyczne i na nich przygotowuje korony porcelanowe.
3 ETAP: Na ostatniej wizycie lekarz stomatolog przykręca łączniki protetyczne do implantu i po sprawdzeniu dopasowania całej konstrukcji cementuje korony na stałe.
Mosty protetyczne na implantach
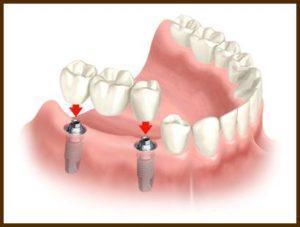 Mosty protetyczne na implantach to leczenie implantoprotetyczne umożliwiające odbudowanie braków zębowych za pomocą mostu protetycznego umocowanego na implantach. Leczenie takie umożliwia uzupełnienie braków zębowych za pomocą mostu w sytuacji, gdy brak jest naturalnych zębów filarowych. Aby wykonać most protetyczny trwale połączony z implantem, po zainstalowaniu śrub gojących przeprowadzane są następujące procedury:
Mosty protetyczne na implantach to leczenie implantoprotetyczne umożliwiające odbudowanie braków zębowych za pomocą mostu protetycznego umocowanego na implantach. Leczenie takie umożliwia uzupełnienie braków zębowych za pomocą mostu w sytuacji, gdy brak jest naturalnych zębów filarowych. Aby wykonać most protetyczny trwale połączony z implantem, po zainstalowaniu śrub gojących przeprowadzane są następujące procedury:
1 ETAP: Po upływie 14 dni od momentu założenia śrub gojących dziąsło jest już wygojone, lekarz stomatolog odkręca śruby gojące i przykręca do implantu tzw. transfery wyciskowe, ich zadaniem jest dokładne określenie pozycji implantu w przyszłym modelu odlewanym przez technika, po umieszczeniu transferów lekarz pobiera wyciski.
2 ETAP: Technik protetyczny odlewa w laboratorium model i umieszcza w nim analogi implantów, następnie na tak przygotowanym modelu przykręca łączniki protetyczne i na nich przygotowuje most protetyczny.
3 ETAP: Na ostatniej wizycie lekarz stomatolog przykręca łączniki protetyczne do implantu i po sprawdzeniu dopasowania całej konstrukcji cementuje most na stałe.
Protezy overdenture
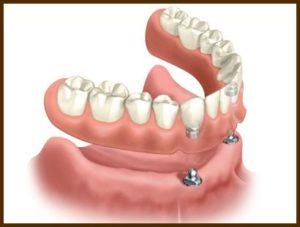 Bezzębie stanowi szczególnie ważne wskazanie do leczenia implantologicznego. U pacjentów użytkujących całkowite protezy dolne występuje często problem z nadmierną ruchomością protezy. Wynika to z uwarunkowań anatomicznych bezzębnej żuchwy i dla wielu osób stanowi dużą uciążliwość. Wprowadzenie implantów stanowi łatwy i stosunkowo tani sposób poprawy utrzymania protezy. Proteza całkowita umieszczona na zaczepach kulowych na implantach wykazuje znacznie lepsze umocowanie i brak ruchomości niż zwykła proteza całkowita. Dzięki temu rozwiązanie jest bardzo komfortową i coraz częściej stosowaną alternatywą dla pacjentów z bezzębiem. W przypadku protezy dolnej zwykle wystarczające jest wszczepienie 2 implantów, w górnej przynajmniej 4.
Bezzębie stanowi szczególnie ważne wskazanie do leczenia implantologicznego. U pacjentów użytkujących całkowite protezy dolne występuje często problem z nadmierną ruchomością protezy. Wynika to z uwarunkowań anatomicznych bezzębnej żuchwy i dla wielu osób stanowi dużą uciążliwość. Wprowadzenie implantów stanowi łatwy i stosunkowo tani sposób poprawy utrzymania protezy. Proteza całkowita umieszczona na zaczepach kulowych na implantach wykazuje znacznie lepsze umocowanie i brak ruchomości niż zwykła proteza całkowita. Dzięki temu rozwiązanie jest bardzo komfortową i coraz częściej stosowaną alternatywą dla pacjentów z bezzębiem. W przypadku protezy dolnej zwykle wystarczające jest wszczepienie 2 implantów, w górnej przynajmniej 4.
Aby wykonać protezę typu overdenture na implantach, po zainstalowaniu śrub gojących przeprowadzane są następujące procedury:
1 ETAP: Po upływie 14 dni od momentu założenia śrub gojących dziąsło jest już wygojone, lekarz stomatolog odkręca śruby gojące i przykręca do implantu tzw. transfery wyciskowe, ich zadaniem jest dokładne określenie pozycji implantu w przyszłym modelu odlewanym przez technika. Po umieszczeniu transferów lekarz pobiera wyciski.
2 ETAP: Technik protetyczny odlewa w laboratorium model i umieszcza w nim analogi implantów, następnie na tak przygotowanym modelu przykręca łączniki protetyczne i na nich przygotowuje protezę
3 ETAP: Na ostatniej wizycie lekarz stomatolog przykręca łączniki protetyczne do implantu i sprawdza dopasowanie całej konstrukcji.
PRZEBIEG LECZENIA IMPLANTOLOGICZNEGO
Przed przystąpieniem do zabiegu wszczepienia implantu, przeprowadzana jestszeroka diagnostyka kliniczna i radiologiczna celem określenia możliwości implantacji i określenia planu postępowania dostosowanego indywidualnie do każdego pacjenta.
Podczas badania klinicznego lekarz ocenia stan jamy ustnej pacjenta:
- Tkanki miękkie – stan błony śluzowej (grubość, kolor, ruchomość),
- Uzębienie – próchnica, ruchomość,
- Przyzębie – krwawienie, kieszonki dziąsłowe,
- Stan zgryzu,
- Obszary bezzębne – szerokość i wysokość wyrostków zębodołowych,
- Poziom higieny jamy ustnej – płytka nazębna, kamień i osad nazębny.
Wypełniana jest również ankieta dotycząca ogólnego stanu zdrowia pacjenta, w celu wykluczenia przeciwwskazań do zabiegu implantologicznego.
Pacjent otrzymuje także skierowanie na wykonanie następujących badań laboratoryjnych:
- Morfologia z rozmazem
- OB
- Czas krwawienia
- Czas krzepnięcia
- Płytki
- Cukier
- Wapń , sód i potas w surowicy
Przed wszczepieniem implantu konieczne jest także wykonanie diagnostyki radiologicznej. Jest ona podstawowym i najistotniejszym badaniem decydującym o powodzeniu leczenia implantologicznego. Zdjęcie pantomograficzne /panoramiczne/ pozwala ocenić warunki kostne do wprowadzenia implantów dentystycznych oraz umożliwia wykonanie dokładnych pomiarów. W niektórych przypadkach konieczne jest wykonanie tomografii komputerowej szczęk. Pozwala ono na bardzo dokładny pomiar wysokość i szerokość wyrostka zębodołowego. Badanie to w sposób maksymalny pozwala na prawidłowe zaplanowanie zabiegu wszczepienia implantów dentystycznych.
Brak przeciwwskazań pozwala na zaplanowanie zabiegu. Ustalona zostaje metoda implantacji i sposób odbudowy protetycznej. Na tym etapie tworzony jest też kosztorys leczenia implantologicznego. Określony zostanie przybliżony czas trwania terapii. Pacjent uzyskuje informacje jakie są wskazania po zabiegu, omówione są również kwestie ewentualnych powikłań i odpowiedzialności spoczywającej zarówno po stronie lekarza jak i pacjenta. Po akceptacji planu leczenia, pacjent dostaje do podpisania kosztorys oraz ,,zgodę na zabieg”.
Zabieg chirurgiczny trwa zwykle od 30 minut do 2 godzin. Pacjent pozostaje w gabinecie około godziny dłużej (pół godziny przed i po zabiegu).
Zabieg wszczepiania implantów rozpoczyna się od nacięcia i odwarstwienia błony śluzowej z pola operacyjnego. Następnie jest nawiercany otwór (otwory) specjalnym zestawem wierteł i wprowadzany implant.
Zabieg kończy się zszyciem odwarstwionej śluzówki. Po zabiegu implantacji pacjent powinien zgłosić się na wizyty kontrolne. O ich ilości i terminach decyduje lekarz, zwykle jest od 2 do 5 takich wizyt, zdjęcie szwów następuje zwykle po 7 do 10 dniach od zabiegu.
Implant pozostaje w kości przez okres 3 – 6 miesięcy. W tym czasie przechodzi okres osteointegracji, podczas którego dochodzi do wytworzenia połączenia kości z implantem. Kiedy integracja dobiegnie końca implant jest mocno zakotwiczony w kości i może stanowić element mocujący dla planowanej pracy protetycznej. Przez ten okres w zależności od wskazań estetycznych i możliwości funkcjonalnych lukę w uzębieniu uzupełnia się za pomocą mostów adhezyjnych lub standardowych protez akrylowych.
Po okresie osteointegracji małym nacięciem odsłania się górną część implantu, usuwa się śrubę pokrywającą i nakłada się na nią śrubę gojącą na okres około 2 tygodni.
Na następnej wizycie usuwa się śrubę gojącą, przykręca łącznik, który stanowił trzon dla pracy protetycznej. Pacjent jest gotowy do leczenia protetycznego.
Zabieg implantacji nie jest bolesny. W zupełności wystarczające jest znieczulenie takie jak podczas usuwania zęba. Zupełnie niepotrzebna jest tu narkoza, czyli znieczulenie ogólne. Przygotowanie pacjenta do zabiegu nie różni się od typowych zabiegów chirurgicznych.
Niekiedy zdarza się, że zabieg implantologiczny nie jest możliwy ze względu na zanik kości po usunięciu zębów. Innym miejscowym ograniczeniem jest usytuowanie dna zatoki szczękowej i kanału żuchwy, w którym przebiegają naczynia i nerwy. W wielu sytuacjach możliwe jest zastosowanie sterowanej regeneracji kości, co wiąże się z koniecznością zastosowania substytutów kości (różnych preparatów „sztucznej kości”) i błon zaporowych (osłaniających przeszczep kostny). Sterowana regeneracja kości wydłuża leczenie i podnosi jego koszt, ale umożliwia wprowadzenie implantu w optymalnym miejscu, a w wielu przypadkach czyni implantację w ogóle możliwą. Najczęściej po 4-5 miesiącach po zabiegu sterowanej regeneracji kości dokonuje się wszczepu implantu. Więcej o odbudowie kości i podniesieniu dna zatoki w zakładce chirurgia.
Istnieje niewielki odsetek przypadków, kiedy implant nie integruje się z kością bez ewidentnych przyczyn. Ryzyko w dużej mierze uzależnione jest od okolicy, w której dokonuje się implantacji. Najczęstszą przyczyną niepowodzenia jest ropienie rany wywołane bakteriami z jamy ustnej. Statystyki wskazują, że ponad 96% zabiegów kończy się sukcesem. Na szczęście niepowodzenie nie przekreśla jeszcze ostatecznego wyniku leczenia. W takiej sytuacji po odczekaniu pewnego czasu ponownie wykonuje się zabieg zwykle osiągając zamierzony cel.
PRZECIWWSKAZANIA DO LECZENIA IMPLANTOLOGICZNEGO
Przy zabiegu wszczepiania implantu, tak jak w przypadku innych zabiegów chirurgicznych istnieją pewne przeciwwskazania. Możemy je podzielić na bezwzględne, czyli takie, które wykluczają możliwość leczenia implantologicznego i względne czyli takie, które możemy zlikwidować aby implantacja była możliwa.
Przeciwwskazania bezwzględne:
- ciężkie choroby psychiczne
- niewyrównana cukrzyca
- zaburzenia hematologiczne
- totalny brak nawyków higienicznych
- skrajne przypadki atrofii zaniku tkanki kostnej
- czynna choroba nowotworowa
- cukrzyca nie dająca się ustabilizować
- osteoporoza
- AIDS, alkoholizm, narkomania
Przeciwwskazania względne:
- wiek pacjenta – dzieci i młodzież poniżej 16. roku życia, kiedy nie jest zakończony proces wzrostu, nie mogą zostać poddani zabiegowi umieszczenia implantów, ponieważ ich kościec nie jest jeszcze w pełni rozwinięty
- choroby układu krążenia
- choroba reumatyczna
- choroby nerek
- choroby wątroby
- schorzenia endokrynologiczne
- cukrzyca dająca się ustabilizować
- zła higiena jamy ustnej
- choroby przyzębia
- wady zgryzu
- ciąża – kobietom w ciąży nie wszczepiamy implantów
- palenie papierosów
HIGIENA PROTEZ
 Protezy ruchome wymaga odpowiedniej higieny i pielęgnacji. Czyścimy je miękką szczoteczką po każdym posiłku. Na rynku dostępne są specjalne szczoteczki do protez, z podwójną główką odpowiednią do czyszczenia wszystkich powierzchni. Gęstsze włókna i płaska część przeznaczona jest do oczyszczania zewnętrznej strony protezy, natomiast miękkie stożkowe włókna do czyszczenia wnętrza protezy.
Protezy ruchome wymaga odpowiedniej higieny i pielęgnacji. Czyścimy je miękką szczoteczką po każdym posiłku. Na rynku dostępne są specjalne szczoteczki do protez, z podwójną główką odpowiednią do czyszczenia wszystkich powierzchni. Gęstsze włókna i płaska część przeznaczona jest do oczyszczania zewnętrznej strony protezy, natomiast miękkie stożkowe włókna do czyszczenia wnętrza protezy.
Niezależnie od mechanicznego czyszczenia należy stosować również co kilka dni roztwory czyszczące, które są do nabycia w aptekach. Najlepsza pasta do czyszczenia nie zawiera substancji ściernych. Można też stosować szare mydło.
Ruchome uzupełnienia protetyczne powinny być wyjmowane na noc i po oczyszczeniu przechowywane w suchym otoczeniu.
Aby maksymalnie wydłużyć „żywotność” protez stałych konieczne jest wdrożenie specjalnych zabiegów higienicznych. Szczególnej uwagi wymaga okolica przydziąsłowa koron i mostów ze względu na tendencję do gromadzenia się płytki nazębnej i trudności w jej oczyszczaniu. Polecane przybory to sztywne nici dentystyczne mające na pewnym odcinku gąbczaste zgrubienie. Sztywną część nitki przeciąga się pod czyszczonym elementem, po czym czyści go częścią gąbczastą. Innym urządzeniem jest irygator który działa na zasadzie bicza wodnego. Strumień płynu masuje dziąsło i oczyszcza trudno dostępne przestrzenie.
PROTEZA SZKIELETOWA
Szkieletowe protezy zębowe Warszawa
W naszych gabinetach realizujemy wysokiej jakości protezy szkieletowe. Są to nowoczesne rozwiązanie ruchomego uzupełnienia protetycznego, charakteryzujące się wysokim komfortem użytkowania. Doskonale sprawdzają się u pacjentów posiadających część własnych zębów, ale ze względu na ich rozmieszczenie nie mogą mieć wstawionego mostu protetycznego. Konstrukcja protez szkieletowych jest mniejsza w stosunku do klasycznych protez osiadających i co za tym idzie o wiele wygodniejsza.
Proteza szkieletowa składa się z pokrywających bezzębne wyrostki elementów akrylowych lub nylonowych oraz łączących je elementów metalowych. Ponieważ opiera się na zębach i dodatkowo na dziąsłach, zapobiega zanikowi kości, co zwykle obserwuje się w protezach osiadających.
Protezy szkieletowe stosowane są przy wielu różnych konfiguracjach braków zębowych. Dzięki bardzo wytrzymałemu szkieletowi metalowemu proteza nie zajmuje tak dużej powierzchni podniebienia ani okolicy podjęzykowej, jak tradycyjna akrylowa.
Zalety protez szkieletowych
 Po pierwsze warto zaznaczyć, że właściwie wykonana proteza może służyć przez długie lata. Jednak wytrzymałość i solidna konstrukcja to nie jedyne zalety protez szkieletowych. Charakteryzują się także bardzo estetycznym wglądem. Pod tym względem nie różnią się niczym od protez akrylowych. Metalowy szkielet umieszczony jest od wewnętrznej strony zębów i pozostaje niewidoczny z zewnątrz. Zdarza się czasami, że aby zapewnić najlepsze utrzymanie, metalowe klamry mocujące muszą być poprowadzone w strefie estetycznej i wtedy niestety mogą być widoczne.
Po pierwsze warto zaznaczyć, że właściwie wykonana proteza może służyć przez długie lata. Jednak wytrzymałość i solidna konstrukcja to nie jedyne zalety protez szkieletowych. Charakteryzują się także bardzo estetycznym wglądem. Pod tym względem nie różnią się niczym od protez akrylowych. Metalowy szkielet umieszczony jest od wewnętrznej strony zębów i pozostaje niewidoczny z zewnątrz. Zdarza się czasami, że aby zapewnić najlepsze utrzymanie, metalowe klamry mocujące muszą być poprowadzone w strefie estetycznej i wtedy niestety mogą być widoczne.
Proteza szkieletowa acetalowa i bezklamrowa
Jednakże istnieje alternatywa w postaci szkieletowych protez acetalowych oraz bezklamrowych. Oprócz wyglądu argumentem przekonującym do niej wielu pacjentów jest duży komfort użytkowania. Wpływa na to fakt, że podczas żucia obciążenie przenoszone jest nie tylko na błonę śluzową jamy ustnej, ale również na pozostałe zęby pacjenta. Ponadto protezy szkieletowe pozwalają na utrzymanie dziąseł w dobrym stanie, nawet u pacjentów cierpiących na choroby przyzębia, na przykład paradontozę.
Dopasowanie protezy szkieletowej — przebieg leczenia:
Pierwsza wizyta: po zakwalifikowaniu pacjenta do leczenia protetycznego pobierane są wyciski
Druga wizyta: lekarz stomatolog dokonuje przymiarki metalowego szkieletu protezy szkieletowej
Trzecia wizyta: lekarz sprawdza gotową protezę szkieletową w ustach pacjenta i po ewentualnych korektach oddaje ją pacjentowi
KORONY
Korona protetyczna to proteza stała pokrywająca zniszczoną koronę zęba. Zęby bardzo zniszczone lub osłabione leczeniem kanałowym wzmacniane są wkładami koronowo-korzeniowymi, które można przyrównać do metalowych „ćwieków” wklejonych do kanału zęba. Na nich następnie jest umieszczona czapeczka stanowiąca podbudowę dla korony protetycznej.
Korony są stosowane w tych przypadkach, w których nie ma innej możliwości trwałej rekonstrukcji korony zęba. Są one najlepszym rozwiązaniem, aby wzmocnić słaby ząb, poprawić jego funkcjonalność i estetykę lub odbudować brakującą część koronową zęba.
Wskazania do wykonania koron:
- znaczny stopnień zniszczenia naturalnej korony zęba spowodowane próchnicą lub urazem,
- patologiczne starcie,
- po wszczepieniu implantu, aby uzupełnić brakującego zęba,
- po leczeniu kanałowym, aby wzmocnić ząb,
- względy estetyczne np. zęby trwało przebarwione, z defektami szkliwa, o niekorzystnym kształcie lub nieprawidłowo ustawione w łuku zębowym,
Przebieg leczenia:
Pierwsza wizyta: po zakwalifikowaniu zęba do założenia korony protetycznej lekarz przystępuje do szlifowania wybranego zęba. Zabieg szlifowania przeprowadzany jest w znieczuleniu i jest całkowicie bezbolesny. W przypadku, kiedy uszkodzenie naturalnej korony zęba jest na tyle duże, że korona nie będzie mogła się utrzymać, jest konieczne wykonanie wkładu koronowo-korzeniowego. Powoduje to wydłużeni leczenia o jedną – dwie wizyty. Następnie stomatolog pobiera wycisk i odsyła go do laboratorium protetycznego. Wizytę kończy wykonanie korony tymczasowej, która zapewnia estetyczny wygląd i funkcjonalność do momentu zacementowania gotowej korony protetycznej.
Druga wizyta: po przymiarce i sprawdzeniu gotowej korony protetycznej lekarz cementuje koronę na stałe.
Najwyższą estetyką wyróżniają się korony pełnoceramiczne. Niestety są one droższe od koron porcelanowych na stali ze względu na materiały i technologię w której są wykonywane. W związku z tym pacjenci często decydują się na korony porcelanowe na stali w odcinku bocznym i pełnoceramiczne w przednim odcinku łuku zębowego. Rozwiązaniem pośrednim mogą być korony porcelanowe na złocie, które mają wyższą estetykę od tych na stali i są jednocześnie alternatywą dla osób uczulonych na metale nieszlachetne.
 |
 |
| Korony porcelanowe na metalu | Korony pełnoceramiczne z cyrkonu |
W gabinetach Stomatologia dr Pańczyk wykonujemy następujące rodzaje koron:
- korony pełnoceramiczne,
- korony pełnoceramiczne na podbudowie cyrkonowej,
- korony porcelanowe na podbudowie ze złota,
- korony porcelanowe na podbudowie ze stali,
- korony metalowe,
- korony akrylowe tymczasowe
KORONY PEŁNOCERAMICZNE
 Korony pełnoceramiczne wykonane są w całości z porcelany. Dzięki temu możliwe jest uzyskanie optymalnej głębi i przezierności idealnie naśladującej naturalny, zdrowy ząb. W rękach doświadczonego dentysty i technika korona będzie idealnie imitować naturę. Pod względem estetycznym jest to dużo bardziej korzystniejsze rozwiązanie niż w przypadku koron porcelanowych na podbudowie metalowej.
Korony pełnoceramiczne wykonane są w całości z porcelany. Dzięki temu możliwe jest uzyskanie optymalnej głębi i przezierności idealnie naśladującej naturalny, zdrowy ząb. W rękach doświadczonego dentysty i technika korona będzie idealnie imitować naturę. Pod względem estetycznym jest to dużo bardziej korzystniejsze rozwiązanie niż w przypadku koron porcelanowych na podbudowie metalowej.
KORONY PEŁNOCERAMICZNENA PODBUDOWIE CYRKONOWEJ
 Korony te posiadają podbudowę z tlenku cyrkonu, dzięki czemu zapewniają doskonały efekt kosmetyczny. Dowykonywania prac z cyrkonu nie używa się metalu, co stanowi ogromną zaletę w kwestii estetyki. Tlenku cyrkonu jest biały i przepuszcza światło, co sprawia, że napalona na niego porcelana odbija światło jak we własnych zębach. Dzięki temu świetnie harmonizują z zębami naturalnymi. Dodatkowo nigdy nie powodują zasinienia dziąsła w okolicy, gdzie korona wchodzi do kieszonki dziąsłowej. Również w przypadku zaniku dziąsła nie uwidocznia się metalowy brzeg korony w miejscu połączenia metalu z porcelaną. Pacjent, u którego zastosowano cyrkon, może bezpiecznie poddawać się badaniom w rezonansie magnetycznym – to dodatkowy atut.
Korony te posiadają podbudowę z tlenku cyrkonu, dzięki czemu zapewniają doskonały efekt kosmetyczny. Dowykonywania prac z cyrkonu nie używa się metalu, co stanowi ogromną zaletę w kwestii estetyki. Tlenku cyrkonu jest biały i przepuszcza światło, co sprawia, że napalona na niego porcelana odbija światło jak we własnych zębach. Dzięki temu świetnie harmonizują z zębami naturalnymi. Dodatkowo nigdy nie powodują zasinienia dziąsła w okolicy, gdzie korona wchodzi do kieszonki dziąsłowej. Również w przypadku zaniku dziąsła nie uwidocznia się metalowy brzeg korony w miejscu połączenia metalu z porcelaną. Pacjent, u którego zastosowano cyrkon, może bezpiecznie poddawać się badaniom w rezonansie magnetycznym – to dodatkowy atut.
KORONY PORCELANOWE NA PODBUDOWIE ZE ZŁOTA
Korony porcelanowe na podbudowie ze złota mają charakterystykę zbliżoną do koron na podbudowie stalowej, są zatem bardzo wytrzymałe i zapewniają właściwą estetykę w większości przypadków.
To co wyróżnia te korony, to obecność stopów metali szlachetnych, zwykle złota i platyny. Wynikają z tego następujące korzyści:
- Zastosowanie złota minimalizuje ryzyko próchnicy wtórnej pod koroną protetyczną. Z tego względu zaleca się stosowanie złota w zębach głęboko złamanych lub zniszczonych poddziąsłowo,
- Złoto jest metalem szlachetnym, dzięki czemu nie ma zjawiska wędrówki jonów w jamie ustnej, co po wielu latach mogłoby doprowadzić do ściemnienia dziąsła nad koroną
- Źółty kolor złota jest bardziej korzystny niż srebrno-szary kolor stali, dzięki czemu korona porcelanowa na podbudowie ze złota wygląda bardziej naturalnie, ma korzystniejszy kolor i korzystniej odbija światło
- Złoto stosuje się u osób uczulonych na metale nieszlachetne
Ze względu na swoje właściwości korony porcelanowe na złotej podbudowie są idealne do odbudowy odcinków bocznych – zębów przedtrzonowych i trzonowych. Stosuje się je również w odcinku przednim, jednak ustępują one estetyce koron pełnoceramicznych.
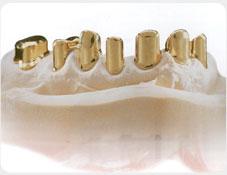
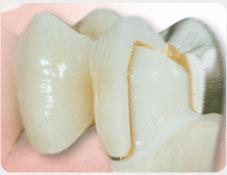

KORONY PORCELANOWE NA PODBUDOWIE ZE STALI
Dzięki połączeniu porcelany, która odznacza się wysoką estetyką, i metalu odpowiadającego za trwałość i wytrzymałość, korony te są bardzo popularnymi uzupełnieniami we współczesnej protetyce.
Podbudowę korony stanowi metal, na który zostaje napalona porcelana. Najczęściej stosowanymi do wykonania podbudowy korony materiałami są stopy metali nieszlachetnych (o barwie szarej, srebrnej). Atutem stosowania stopów metali nieszlachetnych jest ich zdecydowanie niższa cena.
Korony porcelanowe na podbudowie stalowej ze względu na swoje właściwości są idealne do odbudowy odcinków bocznych – zębów przedtrzonowych i trzonowych. Stosuje się je również w odcinku przednim, jednak ustępują one estetyce koron pełnoceramicznych. Wynika to z obecności metalu, który oczywiście nie jest widoczny pod porcelaną, natomiast zmienia pracę światła w takiej koronie i nie pozwala uzyskać naturalnego efektu przezierności zębów.
KORONY METALOWE
Korony metalowe były podstawowym zabiegiem odbudowy protetycznej ze względu na ich trwałość i wytrzymałość. Jednakże we spółczesnym leczeniu korony metalowe stosowane są bardzo rzadko ze względu na estetykę.
KORONY AKRYLOWE TYMCZASOWE
Korona tymczasowa zabezpiecza oszlifowany ząb i gwarantuje komfort pacjentowi zapewniając estetykę podczas leczenia protetycznego. Dzięki koronom tymczasowym fakt trwającego leczenia protetycznego pozostaje do wiadomości tylko pacjenta i lekarza protetyka.
ZALECENIA PO ZABIEGU
OPIEKA NAD RANĄ
- Mocno przygryzac gazik umieszczony nad raną przez 30 min.
- Nie palić przez przynajmniej 24 godzin, ponieważ sprzyja to krwawieniom i utrudnia gojenie.
- Nie płukać ust ani nie szczotkować zębów przez pierwsze 12 godzin po zabiegu.
- Sączenie się niewielkiej ilości krwi z pola operacyjnego jest normalnym zjawiskiem. Jeśli pojawi się ponownie krwawienie, umieść niewielki wilgotny gazik bezpośrednio nad zębodołem i zagryźć mocno na około 30 minut.
- Jeśli założono szwy w polu operacyjnym konieczne jest ich usunięcie po około 7 dniach.
- Spożywać regularnie normalne posiłki tak wcześnie, jak to jest możliwe po zabiegu operacyjnym. Zimne, miękkie pokarmy, takie jak lody lub jogurty, mogą być najlepsze przez pierwszy dzień.
DOLEGLIWOŚCI
- Pewne dolegliwości są stanem normalnym po zabiegu chirurgicznym. Można je opanować, ale nie wyeliminować, przez przyjmowanie leków przeciwbólowych, przepisanych przez stomatologa, nigdy na pusty żołądek. Można zastosować dostępne bez recepty środki przeciwbólowe z wyjątkiem preparatów zawierających kwas acetylosalicylowy – Aspiryna, Polopiryna.
W okolicy operowanej może pojawić się średniego stopnia zasinienie. Jest to normalna reakcja u niektórych osób i nie powinno ono być powodem do niepokoju. W ciągu 7-14 dni zwykle zanika. - Obrzęk tkanek po zabiegu operacyjnym jest zjawiskiem normalnym. Osiąga największe natężenie po około 48 godzinach i zwykłe utrzymuje się przez 4-6 dni. Należy stosować zimne okłady przez pierwsze 12 godzin, co pozwoli ograniczyć obrzęk i zmniejszyć dolegliwości.
- Po zabiegu może pojawić sie przykurcz mięśni żwaczowych i ograniczenie otwierania jamy ustnej. Jest to normalne zjawisko; w ciągu 5-10 dni dolegliwości ustąpią.
SKONTAKTUJ SIĘ Z LEKARZEM
- Jeśli występują nadmierne dolegliwości bólowe, których nie można opanować tabletkami przeciwbólowymi.
- Jeśli występuje krwawienie, którego nie można opanować zagryzanym gazikiem.
- Dochodzi do nasilenia obrzęku po trzecim dniu po operacji.
- Występuje gorączka.
SUCHY ZĘBODÓŁ
Suchy zębodół to rzadko występujące powikłanie po usunięciu zęba, którego istotą jest brak skrzepu krwi w zębodole (skrzep może się nie wytworzyć lub zostać wypłukany z zębodołu). Często dołącza się zakażenie bakteryjne. Objawy w postaci silnych, rwących bólów, promieniujących do ucha lub skroni, często występujące w nocy, gorączka i ogólne osłabienie, pojawiają się zwykle w 2-3 dni po zabiegu. Dolegliwości mogą utrzymywać się ok. 2 tygodnie. Dokładna przyczyna tego schorzenia nie jest znana. Wśród prawdopodobnych przyczyn wymienia się: obniżenie odporności, niedobory witaminowe, palenie tytoniu itp. W sytuacji pojawienia się podobnych objawów należy zgłosić się po pomoc do gabinetu stomatologicznego. Wykonane zabiegi lecznicze przyspieszą gojenie się rany i łagodzą dolegliwości bólowe.
Podniesienie zatoki szczękowej
W leczeniu implantologicznym najwięcej kłopotów napotykamy w tylnym odcinku wyrostka zębodołowego szczęki, w przypadku gdy nisko schodząca zatoka szczękowa uniemożliwia prawidłowe wprowadzenie implantu.
Zatoki szczękowe są symetrycznie położonymi pneumatycznymi jamami zwanymi zatokami obocznych nosa i mającymi połączenie z przewodami nosowymi. Dna zatok szczękowych znajdują się obustronnie nad wierzchołkami korzeni górnych zębów trzonowych i przedtrzonowych. Sytuacja najkorzystniejsza występuje, kiedy dno zatoki szczękowej jest oddzielone od wierzchołków korzeni warstwą kości o grubości kilkunastu milimetrów.
W przypadku utraty zębów, pozbawiona stymulacji kość ulega zanikowi, a dno zatoki obniża się. Wówczas pionowy wymiar kości jest zbyt mały, aby wprowadzić choćby najkrótsze implanty.
W takiej sytuacji przeprowadzany jest zabieg podnoszenia dna zatoki szczękowej. Polega on na wytworzeniu nowej kości poprzez spłycenie zatoki szczękowej. W miejscu, które chcemy odbudować kość, zostaje umieszczony syntetyczny materiał kościozastępczy. Po kilku miesiącach umieszczony materiał zamienia się w tkankę kostną pacjenta i możliwe jest wprowadzenie implantu. W procesie tym wykorzystywany jest dokładnie ten sam mechanizm, jak przy odbudowie kości.
Znane są dwie metody podnoszenia dna zatoki szczękowej: otwarta i zamknięta.
Podniesienie dna zatoki szczękowej metodą otwartą stosowany jest, gdy grubość istniejącej kości wynosi mniej niż 7mm. Zabieg rozpoczyna nawiercenie okienka w bocznej ścianie zatoki. Po uniesieniu błony śluzowej, przez wytworzone okienko aplikowany jest biomateriał kościozastępczy. Podczas tego zabiegu można podnieść zatokę o 5,0 – 8,0mm. Istotną zaletą tej metody jest pełna dostępność do zatoki i pełna kontrola wzrokowa pola zabiegowego. Zabieg wszczepienia implantu w zależności od wskazań i rozległości zabiegu odbudowy kości przeprowadza się na tej samej wizycie lub dopiero po okresie niezbędnym do wytworzenia nowej tkanki kostnej, czyli po około 6 miesiącach.
Zabieg zamknięty stosowany jest w sytuacji, gdy grubość istniejącej kości wynosi więcej niż 6~7 mm. Aplikację biomateriału kościotwórczego przeprowadza się przez otwór nawiercony w celu wszczepienia implantu. Specjalnymi narzędziami unosimy błonę śluzową zatoki w celu wytworzenia wolnej przestrzeni pomiędzy błoną, a kością wyrostka. Następnie w przestrzeni tej umieszczamy biomateriał i na tej samej wizycie wszczepiamy implant. Zaletą metody zamkniętej jest mniejsza inwazyjność, szybszy czas gojenia i wprowadzenie implantów podczas tego samego zabiegu. Wady tej metody to mniejszy niż przy metodzie otwartej zakres podnoszenia dna zatoki, brak kontroli wzrokowej nad polem zabiegowym i możliwość przypadkowego otwarcia zatoki.
STEROWANA REGENERACJA KOŚCI
Augmentacja kości zęba – Warszawa
Sterowana regeneracja kości (inaczej augmentacja kości) jest chirurgicznym zabiegiem polegającym na wytworzeniu wymaganej ilości tkanki kostnej pod planowane implanty stomatologiczne u osób, u których doszło do jej zaniku.
Po usunięciu zębów, z powodu braku obciążenia mechanicznego, następuje pogorszenie jakości tkanki kostnej, a niejednokrotnie do jej zaniku. Powoduje to zmniejszenie wysokości i szerokości szczęki lub żuchwy. Ma to znaczący wpływ na ograniczenie miejsca pod planowane implanty stomatologiczne, ponieważ odpowiednia ilość kości jest konieczna dla zapewnienia ich długotrwałej stabilizacji.
Rozwiązaniem problemu jest sterowana regeneracja kości, która pozwala na zwiększenie grubości i wysokości żuchwy poprzez wytworzenie pełnowartościowej tkanki kostnej.
Zabieg ten polega na umieszczeniu w rekonstruowanej okolicy biologicznego materiału kostnego lub syntetycznego materiału kościozastępczego oraz przykryciu go specjalną membraną. Po kilku miesiącach, na skutek działania regeneracyjnych sił organizmu, materiał ulegnie zamianie w tkankę kostną, w którą bez obaw można wprowadzić implanty stomatologiczne.
W celu umówienia wizyty zapraszamy do kontaktu.
RESEKCJA
Resekcja korzenia zęba — co to jest?
Zabieg ten polega na odcięciu wierzchołka korzenia zęba z równoczesnym usunięciem zmian zapalnych i zabezpieczeniem korzenia. Ten sposób leczenia stwarza warunki do prawidłowej odbudowy kości w miejscu usuniętych zmian chorobowych. Proces ten można wspomóc zastosowaniem materiału pobudzającego odbudowę kości. Zabieg ten w większości przypadków pozwala na uratowanie zęba przed usunięciem (skuteczny w ok. 95%). Najczęściej dotyczy zębów jednokorzeniowych zlokalizowanych w przednim odcinku szczęki i żuchwy.
Resekcja wskazana jest w przypadku gdy:
- zastosowane leczenie zębów nie powoduje zlikwidowania zmian zapalnych wokół korzenia zęba;- nie ma możliwości prawidłowego przeleczenia kanałowego zęba do końca kanału (nieprawidłowa budowa anatomiczna, „zarośnięcie” kanału korzeniowego);
- konieczne jest powtórne leczenie endodontyczne, podczas gdy kanał jest wypełniony twardym materiałem – np. cementem
- wykonane jest estetyczne i funkcjonalne uzupełnienie protetyczne w postaci wkładu koronowo-korzeniowego i korony protetycznej.
W celu umówienia wizyty zapraszamy do kontaktu.
USUWANIE ZĘBÓW MĄDROŚCI
Jeżeli zęby mądrości są zdrowe, ustawione prawidłowo w łuku zębowym, nie sprawiają trudności w oczyszczaniu i nie powodują dolegliwości bólowych to nie należy ich usuwać.
Występują natomiast sytuacje, kiedy ekstrakcje zębów mądrości są konieczne:
- nawroty stanów zapalnych
- brak miejsca w łuku zębowym
- ucisk na ząb sąsiedni
- torbiel wokół korony zęba zatrzymanego
- nerwoból spowodowany uciskiem zęba na nerw
- wskazania ortodontyczne
Chirurgiczne usuwanie ósemek — Warszawa
W procesie ewolucji szczeki człowieka uległy znacznemu zmniejszeniu. Ze względu na to, że zęby mądrości są ostatnimi pojawiającymi się zębami stałymi, często w jamie ustnej pozostaje na nie zbyt mało miejsca. Może to prowadzić do zatrzymania zębów mądrości. Gdy ząb jest niewidoczny w jamie ustnej i ze wszystkich stron jest otoczony kością mówi się o zatrzymaniu całkowitym. Taki ząb może być przyczyną obrzęku i bólu.
Zęby mądrości, które pojawiają się tylko częściowo lub które wyrzynają się nieprawidłowo także mogą powodować dolegliwości bólowe. Ze względu na to, że zęby usuwane w wieku poniżej 20 roku życia mają mniej wykształconych korzeni, zabieg taki wiąże się z mniejszą częstością powikłań. Dlatego też zaleca się ocenę zębów mądrości u osób w wieku od 16 do 19 roku życia w celu sprawdzenia, czy nie wymagają one usunięcia.
W celu umówienia wizyty zapraszamy do kontaktu.
LAKOWANIE BRUZD
Na czym polega lakowanie zębów?
Zabieg lakowania bruzd jest rutynowym zabiegiem profilaktycznym wykonywanym na zębach przedtrzonowych i trzonowych. Budowa powierzchni zgryzowych tych właśnie zębów charakteryzuje się dużą ilością szczelin i bruzd. Są to miejsca, w których najbardziej lubią zalegać bakterie. W celu zabezpieczenia zębów przed próchnicą stosujemy zabieg profilaktyczny polegający na lakowaniu bruzd. Lak szczelinowy dokładnie wypełnia podatne na próchnicę miejsca, uniemożliwiając zaleganie resztek pokarmowych i bakterii. Zabieg jest bezbolesny.
 Polega na oczyszczeniu i wysuszeniu, a następnie zalakowaniu zębów. Na zakończenie lak jest utwardzany światłem polimeryzacyjnym i dopasowywany do zwarcia. Nowoczesne preparaty zawierają długo uwalniający się fluor, potęgując efekt profilaktyczny.
Polega na oczyszczeniu i wysuszeniu, a następnie zalakowaniu zębów. Na zakończenie lak jest utwardzany światłem polimeryzacyjnym i dopasowywany do zwarcia. Nowoczesne preparaty zawierają długo uwalniający się fluor, potęgując efekt profilaktyczny.
Lakowanie zębów u dzieci i dorosłych w Warszawie
Zastosowanie tego zabiegu u dzieci pomiędzy 5 a 14 rokiem życia odnosi największe korzyści, ponieważ zęby młode są najbardziej podatne na próchnicę. Tak więc ochrona zębów w pierwszych latach po wyrżnięciu ma największe znaczenie. U dorosłych można przeprowadzić lakowanie zębów ósmych (tzw. zębów mądrości) po ich pojawieniu się w jamie ustnej (16 – 25 rok życia).
Prawidłowo założony lak utrzymuje się w bruzdach przez kilka lat, jednak poddawany siłom żucia ulega ścieraniu i niekiedy może zostać częściowo lub całkowicie utracony. Dlatego wymaga okresowej kontroli. Podczas rutynowego przeglądu stomatologicznego lekarz sprawdza szczelność laku i wykrywa te, które wymagają ewentualnej wymiany lub uzupełnienia.
LAKIEROWANIE FLUOREM
Na czym polega fluoryzacja?
Lakierowanie jest to zabieg wykonywany na wszystkich powierzchniach zębów. Polega na pokryciu zębów preparatem fluoru o wysokim stężeniu. Pomimo wysokiego stężenia jest to preparat bezpieczny, szybko wiąże i przylega do powierzchni zęba tworząc przeźroczystą błonkę. Zaletą lakierów fluorkowych jest długie utrzymywanie się na powierzchni zęba i długotrwałe uwalnianie fluoru do jego wnętrza, powodując zwiększoną odporność na próchnicę. Lakierowanie jest dodatkowym zabiegiem profilaktycznym zapobiegającym próchnicy, lecz nie zwalnia nas z obowiązku codziennego mycia zębów.
 Zabieg fluoryzacji jest najbardziej efektywny i powinien być wykonany bezpośrednio po skalingu i piaskowaniu, kiedy zęby są bardzo czyste (nie są pokryte kamieniem i osadem). Większa ilość fluoru w szkliwie zębów oznacza większą odporność na powstanie próchnicy. Ponadto miejsca, które dotychczas były pokryte kamieniem nazębnym, są częściowo zdemineralizowane, a przez to bardziej podatne na próchnicę. Lakier fluorowy chroni te miejsca i sprzyja ich szybszej remineralizacji. Zęby po skalingu mogą być również przejściowo nadwrażliwe, fluoryzacja lakierem fluorowym bezpośrednio po czyszczeniu zębów ogranicza tę nadwrażliwość.
Zabieg fluoryzacji jest najbardziej efektywny i powinien być wykonany bezpośrednio po skalingu i piaskowaniu, kiedy zęby są bardzo czyste (nie są pokryte kamieniem i osadem). Większa ilość fluoru w szkliwie zębów oznacza większą odporność na powstanie próchnicy. Ponadto miejsca, które dotychczas były pokryte kamieniem nazębnym, są częściowo zdemineralizowane, a przez to bardziej podatne na próchnicę. Lakier fluorowy chroni te miejsca i sprzyja ich szybszej remineralizacji. Zęby po skalingu mogą być również przejściowo nadwrażliwe, fluoryzacja lakierem fluorowym bezpośrednio po czyszczeniu zębów ogranicza tę nadwrażliwość.
Fluoryzacja dzieci i dorosłych Warszawa
Fluoryzacja lakierem może być przeprowadzana już u najmłodszych dzieci – gdy pojawią się pierwsze zęby mleczne – oraz u dorosłych. U dzieci stosuje się inny lakier niż u dorosłych. Lakier fluorowy stosowany u dzieci jest dla nich całkowicie bezpieczny nie stwarza żadnego ryzyka przy przypadkowym połknięciu.
Zabieg lakierowania zębów jest szczególnie zalecany:
- u dzieci powyżej 6 roku życia oraz u osób dorosłych ze skłonnością do próchnicy (od 2 do 4 razy w roku)
- przy występowaniu nadwrażliwość odsłoniętych szyjek zębowych
- u użytkowników aparatów ortodontycznych oraz aparatów ruchomych
- u pacjentów stosujących protezę klamrową
PIASKOWANIE ZĘBÓW Warszawa
Na czym polega piaskowanie zębów?
Piaskowanie – zabieg usuwania osadu i przebarwień koron zębowych powstałych od kawy, herbaty, palenia tytoniu. Do tego celu służą aparaty powietrzno-proszkowe tzw. „piaskarki” – wyrzucające cienkim strumieniem mieszankę pyłu i wody pod dużym ciśnieniem, skutecznie likwidujące osady i przebarwienia, których nie można pozbyć się za pomocą szczoteczki do zębów. Piaskowanie zębów  najczęściej stanowi uzupełnienie zabiegu skalingu zębów, czyli usunięcia kamienia nazębnego, może również stanowić odrębny zabieg, jeśli na zębach nie ma kamienia, a jest tylko osad. Piaskowanie zębów usuwa osad i czyści trudno dostępne miejsca, których lekarz dentysta nie jest w stanie wyczyścić przy pomocy skalera. Następnie powierzchnia zębów zostaje wygładzona odpowiednim systemem profilaktycznych past, szczoteczek i gumek oraz zostaje poddana fluoryzacji (w celu zabezpieczenia zęba i przedłużenia efektu zabiegu).
najczęściej stanowi uzupełnienie zabiegu skalingu zębów, czyli usunięcia kamienia nazębnego, może również stanowić odrębny zabieg, jeśli na zębach nie ma kamienia, a jest tylko osad. Piaskowanie zębów usuwa osad i czyści trudno dostępne miejsca, których lekarz dentysta nie jest w stanie wyczyścić przy pomocy skalera. Następnie powierzchnia zębów zostaje wygładzona odpowiednim systemem profilaktycznych past, szczoteczek i gumek oraz zostaje poddana fluoryzacji (w celu zabezpieczenia zęba i przedłużenia efektu zabiegu).
Czy piaskowanie zębów boli?
Piaskowanie zębów nie jest zabiegiem bolesnym, jest natomiast uznawane za nieprzyjemne. Strumień piasku może podrażnić dziąsła i błonę śluzową. Sam piasek stomatologiczny jest dość słony, gdyż jego formuła chemiczna jest tak opracowana, aby zwiększyć jego potencjał czyszczący.
Piaskowanie może być traktowane jako pojedynczy zabieg lub też może być traktowany jako pierwsza faza przygotowująca do zabiegów wybielania.
Piaskowanie zębów – zalecenia po zabiegu
Aby efekt zabiegu był trwały, pacjent w dniu zabiegu powinien zrezygnować z picia kawy, herbaty, palenia papierosów i spożywania produktów, które mogłyby zabarwić zęby.
INSTRUKTAŻ HIGIENY JAMY USTNEJ
Podczas wizyty kontrolnej pacjent uzyskuje dokładne informacje jaką technikę czyszczenia zastosować przy swoim układzie uzębienia, nie tylko w zakresie powierzchni gładkich, ale również punktów stycznych między zębami oraz miejsc trudno dostępnych. Nasi lekarze doradzą Państwu z jakiej szczoteczki, pasty, czy też innych dodatkowych preparatów skorzystać.
Podstawowe czynności codziennej higieny jamy ustnej:
- czyścić zęby 3 razy dziennie miękką szczoteczką, nawet jeśli dziąsła krwawią.
- przynajmniej raz dziennie oczyszczać przestrzenie międzyzębowe nicią dentystyczną,
- używać past do zębów zmniejszających obrzęk i ból dziąseł, oraz zawierających fluor
- używać płynów do płukania ust o działaniu przeciwbakteryjnym
Zabiegi profilaktyczne przeprowadzane w domu
Niektóre zabiegi profilaktyczne mogą być wykonywane przez pacjentów samodzielnie w domu.
Bardzo dobre efekty daje codzienne używanie płukanek z zawartością fluoru, dla dzieci od 6 roku życia o stężeniu 0,02-0,05%, a dla dorosłych o stężeniu 0,1 %. Płukanie należy wykonywać dwa razy dziennie po uprzednim umyciu zębów pastami.
Do codziennej profilaktyki zaliczamy także używanie past z dodatkiem fluoru. Należy jednak zwrócić uwagę na wysokość jego stężenia w paście. Inne zalecane jest dla dzieci, inne dla dorosłych, a jeszcze inne dla osób z dużą próchnicą.
Kolejnym rodzajem profilaktyki domowej jest wcieranie w zęby raz w tygodniu następujących preparatów o podwyższonym stężeniu fluoru: Elmex-żel, Fluormex-żel lub Fluorożel. Zęby należy czyścić przez 2-3 min, a po zakończonym zabiegu nie pić i nie płukać jamy ustnej.
WYBIELANIE LAMPĄ BEYOND
Profesjonalne wybielanie zębów metodą naświetlania lampą Beyond. Poprawa koloru zębów o 9 odcieni. Po 23 minutach naświetlania.
SZEŚCIO-PUNKTOWY MOST
Odbudowa piątki i szóstki w szczęce. Wykonano wkłady koronowo-korzeniowe na trójce, czwórce, siódemce i ósemce, następnie wykonano 6-punktowy most porcelanowy na podbudowie metalowej, od trójki do ósemki.
MOST NA WKŁADACH KORONOWO-KORZENIOWYCH I PROTEZA SZKIELETOWA
Odbudowa zwarcia w żuchwie za pomocą wkładów koronowo-korzeniowych oraz protezy szkieletowej. Wykorzystano 5 korzeni zębów w żuchwie, w których wykonano wkłady koronowo-korzeniowe, zęby zblokowano mostem porcelanowym. W celu odbudowy pozostałych zębów zastosowano protezę szkieletową z zaczepem kulkowym, tak by w odcinku przednim nie było typowych dla tych protez haczyków. Osiągnięto bardzo dobry efekt estetyczny.
PODNIESIENIE DNA ZATOKI SZCZĘKOWEJ ORAZ WSZCZEPIENIE IMPLANTU
Podniesienie dna zatoki szczękowej oraz jednoczesne wszczepienie implantu. Na zdjęciu RTG wykonanym po trzech miesiącach od zabiegu widać zintegrowany z kością implant. Czarna linia wskazuje przebieg dna zatoki szczękowej przed zabiegiem.
lek. dent. Tomasz Pańczyk
Specjalista z chirurgii i protetyki stomatologicznej

Absolwent Pomorskiej Akademii Medycznej w Szczecinie (1996r). W 1999 roku ukończył specjalizację z chirurgii stomatologicznej, a w 2006 roku uzyskał tytuł specjalisty w dziedzinie protetyki. Przez 10 lat pracował w poradni protetyki Wojewódzkiego Centrum Stomatologii w Warszawie, gdzie zdobywał doświadczenie zawodowe pod okiem najlepszych specjalistów. Od 2000 roku prowadzi własną praktykę lekarską. W pracy pasjonuje się implantologią i geriatoprotetyką. Od wielu lat dr Tomasz Pańczyk wykonuje liczne zabiegi implantologiczne i stale podnosi swoje kwalifikacje w tej dziedzinie. Jego specjalizacje stomatologiczne pozwalają na wykonanie kompleksowego leczenia implantologicznego, w zakresie chirurgii (wszczepienia implantu w kość) oraz protetyki (zabudowy implantu koroną) przez jednego lekarza.
Jego zaangażowanie w pracę, troska o dobro pacjenta, a także wieloletnie doświadczenie sprawia, że zdobywa on zaufanie nawet najbardziej wymagających.
Kontakt
Gabinet Warszawa – Włochy
ul. Zapustna 36 lok. 2
e-mail: skoroszewska@stomatologiapanczyk.pl
tel. 22 304 88 00
kom. 530 364 164
Godziny otwarcia:
pon-pt: 8:00 – 20:00
sob: 8:00 – 14:00
Dojazd do gabinetu Włochy:
Przystanek „Zapustna” autobus 187
Przystanek „Ryżowa”- autobusy 106, 129, 178, 189, 191, 401, 517
Gabinet Warszawa – Ursus
ul. Skoroszewska 5C lok. U1
e-mail: skoroszewska@stomatologiapanczyk.pl
tel. 22 303 15 51
kom. 501 359 773
Godziny otwarcia:
pon-pt: 8:00 – 20:00
sob: 8:00 – 14:00
Dyżur bólowy
Sobota 8:00-11:00
Dojazd do gabinetu Ursus:
Przystanek ”Składkowskiego” lub ”Hassa” – autobusy 177, 178, 207, Z-7
e-mail: recepcja@stomatologiapanczyk.pl
info@stomatologiapanczyk.pl
Promocje
Zachęcamy do zapoznania się z naszą pełną ofertą. Jeżeli poszukujesz dentysty w Ursusie, czy we Włochach, to gwarantujemy profesjonalne usługi, miłą atmosferę i konkurencyjne ceny.


Wszystkie gabinety:
Promocja dla Par
Wybielanie dla pierwszej osoby 800 zł, druga osoba 400zł.
Dla małżeństw 1000 zł.
Pakiet czyszczący
(skaling, piaskowanie i fluoryzacja) tylko 250 zł (higienistka), 280zł (w czwartki od 15:00 i wybrane soboty – wizyta u lekarza).
Portfolio
Lekarze
Gabinety stomatologiczne Warszawa Ursus i Włochy — O nas
Witamy na stronie gabinetów stomatologicznych Stomatologia dr Pańczyk! Oferujemy szeroką gamę zabiegów z zakresu wielu dziedzin związanych ze stomatologią. Zajmujemy się zarówno stomatologią zachowawczą, jak i implantologią czy profilaktyką. Warto też wspomnieć o tworzącej wciąż nowe możliwości protetyce oraz o zabiegach czysto estetycznych, takich jak wybielanie zębów. Jeśli więc potrzebują Państwo pomocy doświadczonego stomatologa, zapraszamy do skorzystania z naszej szerokiej oferty! W naszych gabinetach stomatologicznych w Warszawie dzielnicy Włochy oraz w Ursusie przyjmuje również stomatolog dziecięcy, który odpowiednio zadba o zęby Państwa pociech.
Przychodnia stomatologiczna Warszawa – oferowane przez nas usługi
Oferujemy szereg zabiegów stomatologicznych, które pozwolą Ci zachować zdrowe i lśniące zęby. Od prostego wybielania zębów po bardziej skomplikowane zabiegi chirurgii stomatologicznej — u nas będziesz w dobrych rękach. Do każdego pacjenta podchodzimy indywidualnie, dzięki czemu mamy pewność, że otrzymasz najlepsze leczenie dostosowane do Twoich potrzeb. Oferujemy szereg zabiegów z zakresu implantologii stomatologicznej, chirurgii stomatologicznej i protetyki, endodoncji (leczenie kanałowe), stomatologii estetycznej (wybielanie zębów), ortodoncji i peridontologii (choroby błony śluzowej jamy ustnej i przyzębia). Do naszych priorytetów należy wysoka jakość usług stomatologicznych, bezpieczeństwo i długotrwałe efekty leczenia. Każdy z naszych niezawodnych pracowników, podchodzi do pracy z pacjentem w sposób indywidualny, aby zaoferować najlepsze opcje leczenia, odpowiadające zarówno potrzebom medycznym, estetycznym, jak i finansowym pacjenta.
W naszym gabinecie stomatologicznym specjalizujemy się również w stomatologii dziecięcej. Nie tylko dbamy o to, aby każde dziecko opuszczało gabinet z promiennym uśmiechem, ale staramy się również, aby każda wizyta była zabawna i edukacyjna. Rozumiemy, że wizyta u dentysty może być przerażającym doświadczeniem dla małych dzieci, dlatego też dbamy o zapewnienie ciepłej i zachęcającej atmosfery. Nasz personel jest przyjazny i cierpliwy, a my dokładamy wszelkich starań, aby Twoje dziecko czuło się komfortowo. Oferujemy szeroki zakres usług, w tym opiekę profilaktyczną, wypełnianie ubytków i usuwanie zębów. Oferujemy również zabiegi uszczelniania i fluoryzacji, aby pomóc chronić zęby dziecka przed ubytkami. Jeśli szukasz stomatologa dziecięcego w Warszawie i okolicach, zapraszamy do odwiedzenia naszego gabinetu. Chętnie odpowiemy na wszelkie pytania i zapewnimy Twojemu dziecku najlepszą możliwą opiekę.
Profesjonalizm, nowoczesny sprzęt, obsługa naszych klientów na najwyższym poziomie — Stomatologia dr Pańczyk Warszawa
W Stomatologii Dr Pańczyk jesteśmy dumni z naszego profesjonalizmu, nowoczesnego sprzętu i najwyższej jakości obsługi klienta. Rozumiemy, że leczenie stomatologiczne może być dla wielu osób zniechęcającą perspektywą, dlatego dokładamy wszelkich starań, aby nasi pacjenci czuli się komfortowo i byli zrelaksowani podczas całej wizyty. Nasze najnowocześniejsze wyposażenie i doświadczony zespół pozwalają nam zapewnić najwyższy możliwy standard opieki i zawsze staramy się przewyższać oczekiwania naszych pacjentów. Niezależnie od tego, czy przychodzisz do nas na rutynową kontrolę, czy na bardziej skomplikowany zabieg, możesz być pewien, że w Stomatologii Dr Pańczyk jesteś w dobrych rękach.
Stomatologia dr Pańczyk — Warszawa Ursus-Włochy
Gabinet stomatologiczny dr Pańczyk jest nowoczesną placówką, która oferuje szeroki zakres usług, aby spełnić Twoje potrzeby. Bez względu na to, czy szukasz rutynowego czyszczenia, czy bardziej skomplikowanych zabiegów, jesteśmy tu po to, aby Ci pomóc. Nasz kompetentny personel chętnie odpowie na wszelkie pytania i zadba o Twój komfort podczas całej wizyty. Jeśli szukasz więc dentysty w Warszawie lub okolicy, serdecznie zapraszamy do odwiedzenia naszych gabinetów. Zadzwoń do nas już dziś, aby umówić się na wizytę. Dziękujemy za wybranie Stomatologia Dr Pańczyk! Cieszymy się na spotkanie z Tobą!
Serdecznie zapraszam
Tomasz Pańczyk